乳腺癌和卵巢癌是女性最高发的癌症。
BRCA1和BRCA2是引起乳腺癌和卵巢癌的“明星基因”,约6%的乳腺癌和10-20%的卵巢癌是由可遗传的BRCA1/2基因突变引起的。
在80岁以前,携带BRCA1/2突变的女性罹患乳腺癌的风险为69-72%,罹患卵巢癌的风险为17-44%。
如果能够在突变携带者患病之前通过BRCA1/2基因检测筛选出突变携带者,则可以通过药物,增加筛查或手术等方式来预防数百万癌症的发生。
目前,全球的临床指南只建议对高风险女性(诊断的年龄和某些癌症的家族史等)进行BRCA1/2基因检测,然而,如果仅根据指南标准进行检测,则会漏检约50%的BRCA1/2胚系突变携带者。
2020年7月17日,发表在《Cancers》上的一项国际研究显示:与目前的临床实践相比,对整个人群进行乳腺癌和卵巢癌易感基因BRCA1/2突变筛查可以预防全球范围内数以百万计的乳腺癌和卵巢癌发生。
研究人员模拟了基于人群的BRCA1/2检测模型(马尔可夫模型),对美国、英国、荷兰、中国、巴西和印度6个不同收入国家,年龄≥30岁的普通女性数据进行了分析,并将生命周期成本和健康影响与当前基于临床标准/家族史的检测进行了比较。
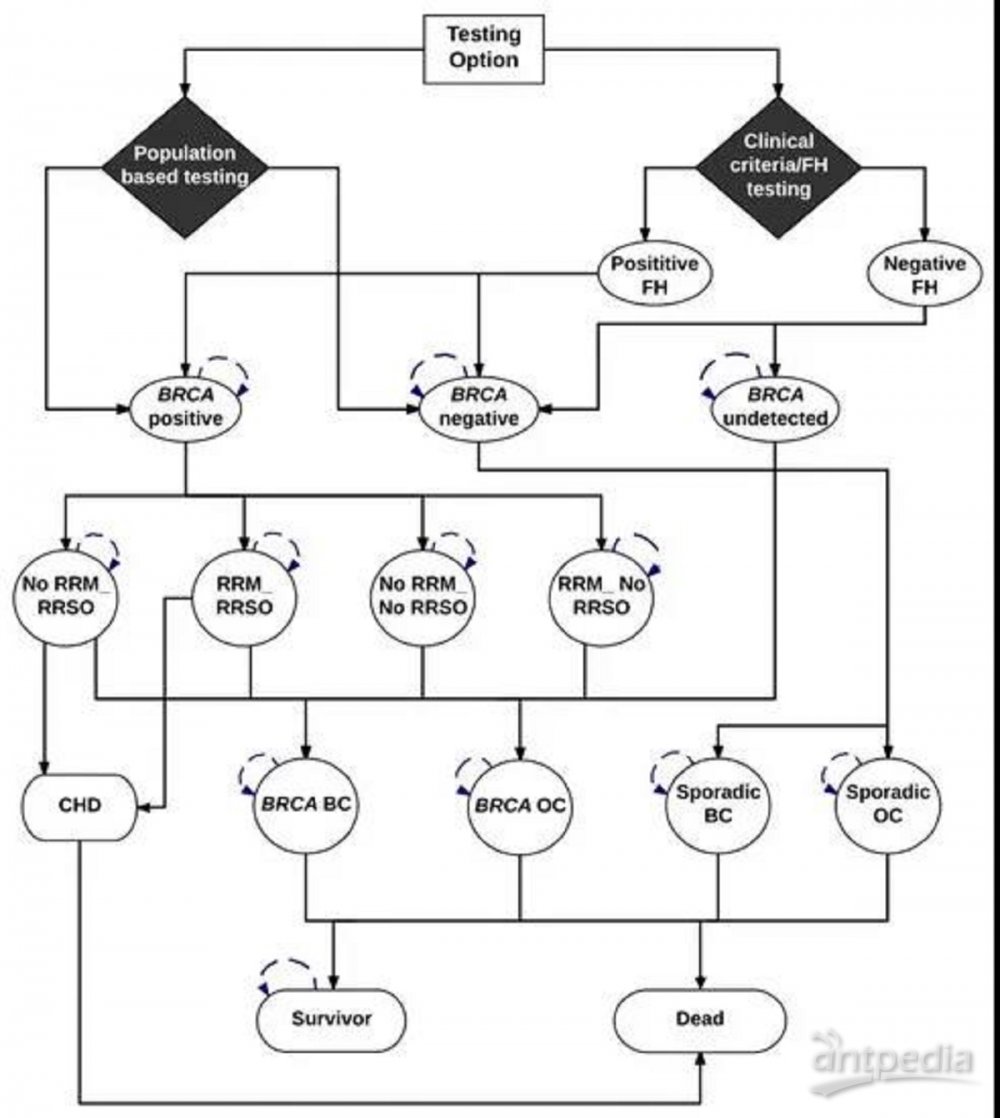
▲ 马尔可夫模型
世界银行使用人均国民总收入(美元)将各国分成四类收入类别:低收入(LIC≤1,025$);中低收入(LMIC:2,026$-4,035$,比如印度);中高收入(UMIC:4,036$-12,475$,比如中国/巴西);高收入(HIC:≥12,476$,比如美国/英国和荷兰)
成本效益是从社会和付款人角度进行计算的。付款人角度仅包括由卫生系统或卫生提供者承担的医疗费用(例如基因检测,筛查,预防和癌症治疗的费用)。从社会角度来看,还考虑到了成本,例如因无法工作而失去收入所造成的影响以及由于癌症而导致的寿命缩短。
调查结果表明,对年龄≥30岁的所有女性进行BRCA1/2基因检测,并将其分类为BRCA1/2阳性或BRCA1/2阴性,从付款人角度出发,在中高收入国家中非常划算且极具成本效益。
在英国,美国和荷兰,质量调整生命年(QALY,一种调整的期望寿命,用于评价和比较健康干预,为生存寿命 x 效用得分)的增量成本效益比(ICER,即每增加一个QALY所需要多花费的成本)分别为:21,191美元/QALY,16,552美元/QALY及25,215美元/QALY;在中国和巴西的增量成本效益比分别为:23,485美元/QALY及20,995美元/QALY。在印度进行BRCA1/2的大普检并不划算,增量成本效益比为32,217美元/ QALY。在印度这样的中低收入国家,BRCA1/2检测的成本需要降到172美元左右才能具有成本效益。
医药经济学评估采用增量成本收益比(ICER)来表征评价结果,即:成本差值/效果差值,而效果通常采用质量调整生命年(QALYs)为指标。得到ICER后,通过与界值比较来评判卫生技术的经济性。界值,在欧美发达国家通常采用5万美元,在发展中国家通常采用3倍(或者更低)人均GDP,这体现了社会为多获得一个质量调整生命年而愿意支付的成本。

▲ 基于人群和家族史检测的费用:付款人角度的成本节省
▲ 医疗干预所获得的质量调整生命年
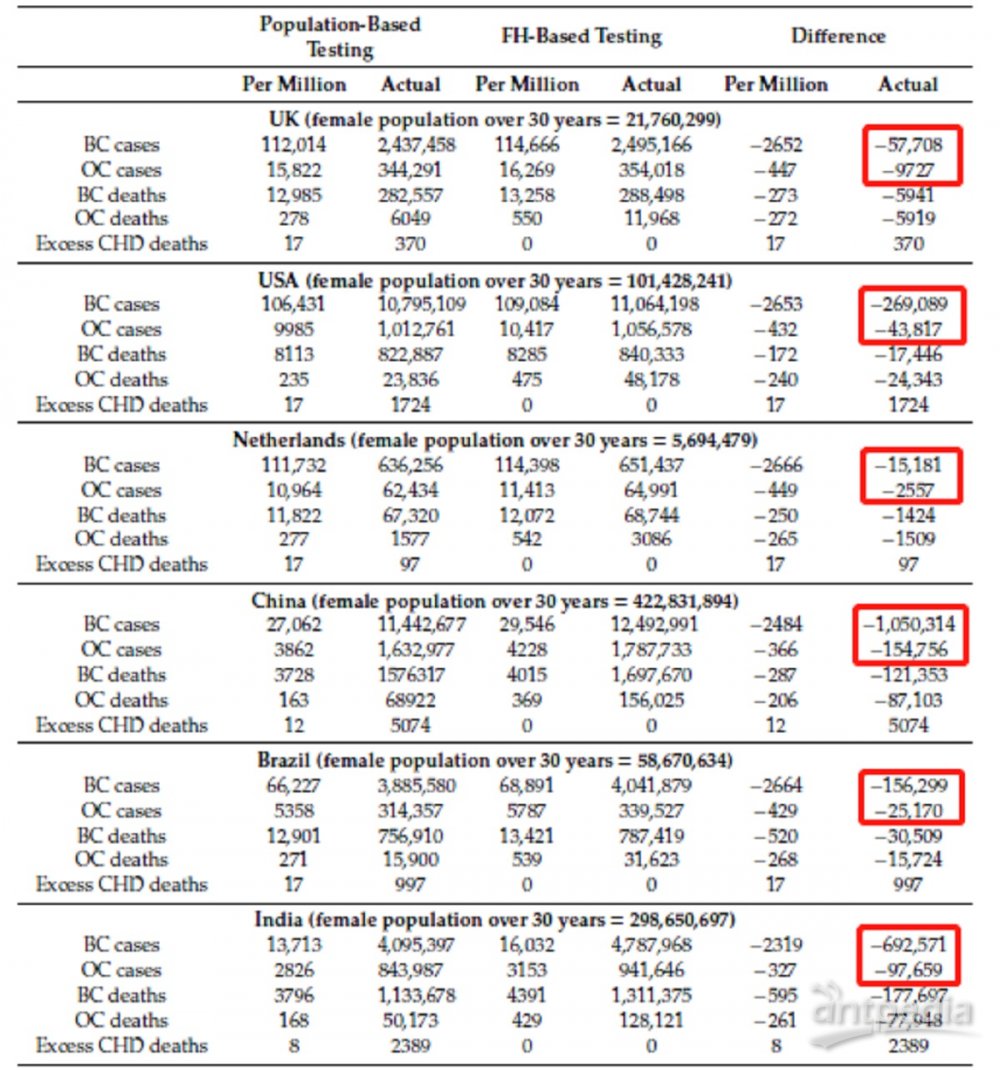
研究结果表明:与目前的临床实践相比,基于年龄≥30岁人群的BRCA1/2检测,将在每百万名女性中,额外预防 2,319-2,666 例乳腺癌和 327-449 例卵巢癌病例。
在英国,可以预防57,708例乳腺癌和9,700例卵巢癌病例;
在美国,可以预防269,089例乳腺癌和43,817例卵巢癌病例;
在荷兰,可以预防15,181例乳腺癌和2,557例卵巢癌病例;
在中国,可以预防1,050,314例乳腺癌和154,756例卵巢癌病例;
在巴西,可以预防156,299例乳腺癌和25,170例卵巢癌病例;
在印度,可以预防692,571例乳腺癌和97,659例卵巢癌病例;
如此看来,在整个人群中,相当于预防了数以百万计的乳腺癌和卵巢癌发生。
研究人员认为,在未受影响的BRCA1/2突变女性携带者中,大多数的癌症都是可以预防的。比如,对于卵巢癌,可以选择降低风险的输卵管卵巢切除术(RRSO),可以降低79%-96%的卵巢癌风险;对于乳腺癌,可以选择核磁共振成像/乳腺X线检查加强筛查,可以选择雌激素受体调节剂(SERM)或芳香化酶抑制剂进行预防,也可以选择降低风险的乳腺切除术(RRM),可以降低90-95%的乳腺癌风险。
随着社会对基因检测的认识和接受程度的提高,检测成本的下降,计算技术和检测技术的进步,有能力实施大规模的人群检测。这种基于人群的BRCA1/2检测模式转变可以确保更多的女性采取预防措施来降低她们的癌症(乳腺癌和卵巢癌)风险。对所有女性进行BRCA1/2基因突变检测是一种更具成本效益的策略。
参考资料:
1.Manchanda Ranjit,Sun Li,Patel Shreeya et al. BRCA1/BRCA2Economic Evaluation of Population-Based Mutation Testing across Multiple Countries and Health Systems.[J] .Cancers (Basel), 2020, 12: undefined.