CKD合并ACS患者的抗血小板治疗依据
中国ACS-PCI患者肾功能状态调查协作组在39个中心入选3589例行PCI治疗的ACS患者,其中62.6%合并不同程度的肾功能不全。美国NCDR
ACTION研究显示,慢性肾病(CKD)使ACS患者的院内死亡风险近乎翻倍。MERLIN-TIMI
36研究发现合并CKD的NSTEMI患者1年心血管死亡和心梗风险显著增加。GRACE研究发现ACS合并CKD患者接受规范化治疗的比例低于肾功能正常者。2012年KDIGO指南与美国胸科医师协会(ACCP)一致推荐ACS患者进行GFR估算,缺乏肾损伤标志时,建议增测胱抑素C.应用GFR及白蛋白尿可进行CKD相对风险分级。
2012年KDIGO指南推荐,合理管理CVD将延缓CKD进展:当出血缺血性心脏病(1A)或心衰(2A)时,不要因并存CKD而处理力度不够;出血胸痛,应采取与非CKD患者一样的筛查和处理措施(1B);存在动脉粥样硬化事件风险的CKD患者,除非出血风险大于心血管获益,否则应予以抗血小板药物治疗(2B)。对此类患者进行抗栓治疗前,需对其行缺血/出血风险评估,很多CKD患者既是缺血高危人群又是出血高危人群。
抗血小板药物在CKD患者中的获益/风险
阿司匹林与氯吡格雷代谢过程对肾功能的依赖性较低,无需根据患者的eGFR调整用药剂量。而其他抗栓药物则主要通过肾脏途径排泄,尤其是GP IIb/IIIa受体抑制剂。抗栓治疗的关键是平衡患者获益与风险,选择最合适的用药剂量。
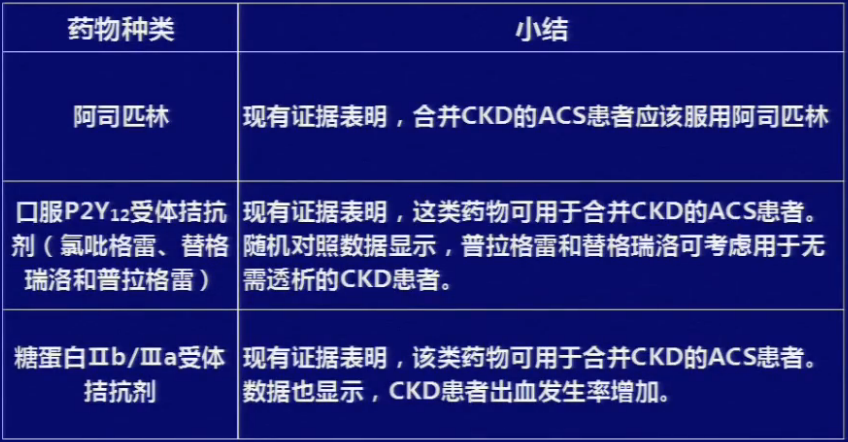
阿司匹林
对肾功能异常患者的大型荟萃分析显示,阿司匹林可为心血管高危(既往心梗或卒中)患者与透析患者带来明显获益。DOPP研究分析了阿司匹林对透析患者预后的影响,发现阿司匹林对全部患者的死亡率及住院率的影响是中性的,而显著减少既往心脏病患者的心梗与心血管事件,但患者的消化道及颅内出血风险略有增加。UK-HARP-I研究显示,阿司匹林不促进CKD病程的进展,也不增加出血风险。
氯吡格雷
CURE研究发现,氯吡格雷可减少ACS合并CKD(高、中、低eGFR)患者的心血管死亡风险,不增加严重出血及致命性出血的发生率,轻微出血率有所增加。CREDO研究表明氯吡格雷不增加ACS合并CKD患者的出血风险,在不同程度肾功能不全患者中的安全性良好。多中心随机对照双盲研究发现,透析患者使用氯吡格雷后出血风险未增加。
替格瑞洛
PLATO研究显示,替格瑞洛与氯吡格雷相比可明显减少ACS患者的主要终点事件(心血管死亡、心梗与卒中),但增加了严重出血风险;对eGFR<30
ml/min的患者,氯吡格雷出血风险低于替格瑞洛;替格瑞洛组血清肌酐和尿酸升高发生率显著高于氯吡格雷组;PLATO研究肾功能亚组分析发现,无论患者eGFR<60
ml/min还是≥60
ml/min,替格瑞洛组主要终点(心血管死亡/心梗/卒中)的发生率低于氯吡格雷组,且大出血风险相似,但替格瑞洛整体出血率高于氯吡格雷。
GP IIb/IIIa受体抑制剂
此类药物的药代动力学明显受到肾功能的影响,其抗栓获益非常明确,但出血风险也不容忽视,因此在用药前应严密评估患者肾功能并选择合适剂量。
2015年美国AHA发表最新《慢性肾病合并急性冠脉综合征患者的药物治疗》声明,回顾了当前的流行病学及研究证据,推荐如下:
作为心血管科医生,我们应该提醒心血管疾病患者注重肾脏保护,避免急性肾损伤;预防造影剂肾病,减少造影剂用量和水化;保证肾脏灌注,选择合理的血压目标和治疗药物,同时避免使用肾毒性药物,经常监测肾功能。
