抗血小板药物是急性冠脉综合症的主要治疗之一。阿司匹林一级预防中,胃肠道出血率很低,但是双联及强化抗血小板治疗增加出血风险,阿司匹林+氯吡格雷较单用阿司匹林消化道出血风险增加两倍多;2009年一项研究(NationalCardiovascularDataRegistry)显示,PCI术后出血发生率为2.4%;Lancet发表的一项研究显示,阿司匹林所致的消化道损伤与剂量相关。服药最初3个月内为消化道出血的高危期。
抗血小板药物消化道损伤的临床特点
常见症状:恶心、呕吐、上腹不适或疼痛、腹泻、呕血和黑便等
常见病变:食管炎、胃肠道糜烂、溃疡及威胁生命的胃肠道穿孔及消化道出血等
溃疡特点:用药史,老年女性多见,多为无痛性(50-80%),胃溃疡(GU)较十二指肠溃疡(DU)更多见,易发生出血及穿孔。
抗血小板治疗的高危人群
包括:年龄≥65岁,消化道溃疡或出血病史,合并幽门螺杆菌感染,联合抗血小板治疗或抗凝治疗,联合使用非甾体抗炎药和糖皮质激素类药物治疗。
处理流程
(1)评估抗血小板治疗的适应症;
(2)评估消化道出血的风险(符合下列≥1项):①消化道溃疡及并发症病史;②消化道出血史;③双联抗血小板治疗或联合抗凝治疗。若符合上述条件,监测Hp,阳性则给予治疗。若不符合上述条件,进一步评估下列危险因素(≥2项):①年龄≥65岁;②使用糖皮质激素;③消化不良或胃食管反流病。
(3)预防性使用质子泵抑制剂或H2-受体拮抗剂(H2RA)。
CRUSADE出血风险评估表
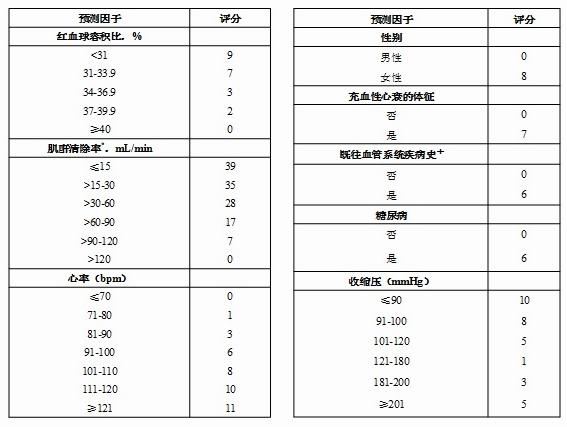
小结
阿司匹林和ADP受体拮抗剂(如氯吡格雷)均可加重消化道损伤;对消化道损伤高风险的人群注意评估是否有必要服阿司匹林进行一级预防。
对长期服用抗血小板药物的高危人群应筛查并根除Hp,可联合应用质子泵抑制剂或H2RA进行防止,首选质子泵抑制剂,尽量避免使用奥美拉唑及埃索美拉唑。
双联抗血小板治疗时,如需合用质子泵抑制剂,建议连续使用不超过6个月,此后可换用H2RA或间断使用质子泵抑制剂。
质子泵抑制剂术后联合抗血小板治疗存在出血风险,应引起临床重视,做好风险评估,关注出血高危患者,PCI术后随诊时应常规询问出血相关问题。
预防为主(质子泵抑制剂),对症干预(局部处理)。
发生消化道损伤后是否停用抗血小板药物需平衡患者血栓和出血风险,停用DAPT可能带来灾难性的后果;如果必须停药APT,先停用一种;出血稳定后尽早恢复抗血小板治疗。





