在麻醉领域,超声引导外周神经阻滞和血管穿刺目前已得到广泛应用,但超声引导椎管内麻醉的发展比较缓慢,因为在行腰椎管的超声扫查时,目标组织的位置相对比较深,骨性组织阻碍了超声束进入椎管,导致获得的声窗较窄。尽管存在技术上的困难,随着超声设备和成像技术的提高,近年来已有一些研究应用超声技术辅助确定椎间隙水平、预测穿刺针进针深度和穿刺的困难程度,这些研究的对象主要为孕产妇和肥胖患者,也有用于脊柱畸形和脊柱手术史患者的个案报道。本文报道1例既往行L3、L4椎弓根螺钉内固定,在超声引导下成功实施椎管内麻醉的病例。
1.病例报告
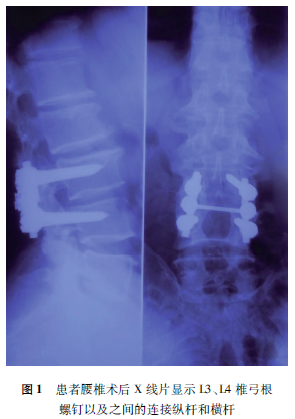
患者,男性,0岁,身高12 cm,体重82kg,拟行左髋关节置换术。患者2005年曾于外院行腰椎板切除内固定术,腰椎平片提示L3、L4椎板部分切除,L3、L4椎弓根螺钉内固定(图1)。2年前在其他医院接受疝修补手术,麻醉医师在尝试椎管内麻醉多次穿刺失败后,改为全身麻醉,术后出现肺部感染。
患者吸烟30年,每天1包,慢性喘息性支气管炎15年,吸空气时动脉血氧分压60mmHg(1mmHg=0.133kPa),二氧化碳分压50mmHg。术前访视患者,腰部正中可见一条纵行瘢痕,长约15 cm,不能准确触及棘突,不能确定椎间隙位置。在告知患者及家属麻醉的选择之后,患者坚持优先考虑椎管内麻醉,并同意若椎管内麻醉失败后改行全身麻醉。
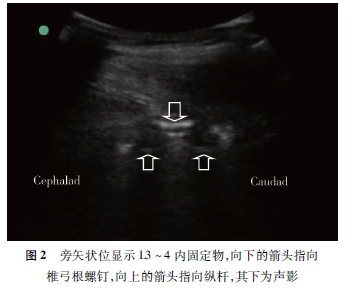
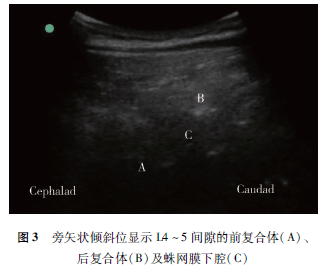
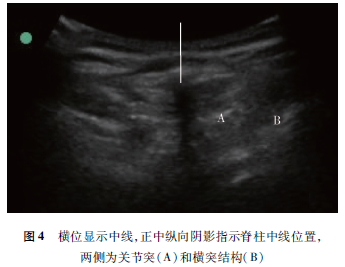
患者进入麻醉恢复室后行常规监测,留置1G的套管针,采取左侧卧位,双下肢尽量屈曲,贴近腹部。由超声经验丰富的麻醉医师使用SonoiteEdge便携式超声仪。选用2~5MHz凸阵探头,采用旁矢状位连续扫查(探头平行于脊柱长轴,瘢痕旁开约2 cm),可观察到L3、L4椎弓根螺钉以及之间的连接纵杆的高亮度影,纵杆高亮度影深方为低无回声声影(图2)。向尾侧移动探头,在L4~5椎间隙采用旁矢状倾斜位(在旁矢状位的基础上,将探头向脊柱中线倾斜)以获得较好的声窗,观察到前后复合体的结构(图3):黄韧带、硬膜外腔、后面的硬脊膜呈一条高回声线状结构,统称为“后复合体”;前方的硬脊膜、后纵韧带、椎体的后部或者椎间盘呈现一条高亮的线状结构,即“前复合体”。用记号笔标记L4~5椎间隙对应的皮肤位置;将探头旋转90度,获得横向位置的超声图像(图4),定位脊柱中线的位置(图像上为纵行棘突产生声影),在皮肤表面做标记。将水平与垂直标线延长,其交点即为L4~5椎间隙正中入路的皮肤穿刺点。
使用BD麻醉穿刺包(BectonDickinson,苏州碧迪医疗),在所定位的正中入路皮肤穿刺点下方1 cm,用17G硬膜外穿刺针进行穿刺,即旁正中入路,以避开中线上皮肤及皮下组织的瘢痕。穿刺过程中能够体会到明显的韧带阻力感,突破黄韧带后阻力消失,应用2G笔尖式Whitace腰麻针有明显的突破感,流出清亮脑脊液,向头端推注布比卡因重比重液15mg[0.75%(质量分数)布比卡因2mL+10%(质量分数)葡萄糖1mL],注药过程中患者主诉臀部及足部发热,退出腰麻针,顺利置入硬膜外导管。转为平卧位后,测试感觉阻滞平面达到T10~S,满足手术条件,开始实施手术。术中硬膜外腔追加2%(质量分数)利多卡因共计1mL,未追加任何静脉镇痛药物,手术顺利。术后48h内随访,患者无不适。
2.讨论
传统的椎管内麻醉根据触摸解剖标志(如髂嵴、棘突)定位脊柱中线和椎板间隙。椎管内麻醉的操作难度与解剖标志是否清晰密切相关,如果因为肥胖、脊柱手术史、畸形、年龄相关的退行性改变等造成这些解剖标志缺失、不明显或者变形而反复穿刺,可能增加穿破硬脊膜后头痛、麻痹、硬膜外血肿等并发症的发生率,故降低椎管内麻醉的难度是麻醉医师迫切希望的。既往有将超声用于肥胖、孕产妇椎管内麻醉的研究,可以更准确地定位椎板间隙、测量蛛网膜下腔或者硬膜外腔的深度,但对于超声用于既往脊柱手术史患者的椎管内麻醉仅有个案报道。
对于那些有解剖结构异常或者既往因手术史造成缺乏解剖定位标志或解剖定位标志异常的患者,超声有着重要的应用价值。虽然有证据表明,在有脊柱手术史的患者中,穿刺路径的数目、穿刺难度、穿破硬脊膜的概率以及硬膜外镇痛的失败率高,但该类手术并不是椎管内麻醉的禁忌症。随着超声技术和设备的发展,也可利用超声实时引导椎管内麻醉,但是存在一些难度。
超声引导外周神经阻滞时,可通过移动探头寻找针体,移动探头的过程中外周神经横截面影像仍能出现在超声图像上,但超声实时引导椎管穿刺时,一旦找到清晰的椎管结构图像就不能再随意移动探头,因此,如何在固定探头的前提下,维持清晰的穿刺针显影成为超声实时引导椎管内麻醉的主要问题。进针过程中还需体会穿刺过程中的阻力和突破感,因而技术难度大。此外,超声探头需要无菌套包裹,准备时间长。
穿刺前应用超声扫查,使得在这类患者中实施椎管内麻醉更加简单安全。利用超声定位椎管内麻醉的穿刺位点时,可以旁矢状倾斜和水平横向放置超声探头。旁矢状倾斜位是将探头平行于脊柱放置,旁开脊柱中线1~3 cm,并将探头向脊柱中线方向倾斜,横向椎板间隙位是将探头垂直于脊柱长轴放置。首先,采用旁矢状位置扫查椎管,在缺乏正常骨性解剖标志的情况下也可定位椎间隙。通常情况下定位腰部硬膜外穿刺间隙先从骶骨位置开始扫查,在旁矢状位骶骨呈现连续的高回声亮线,向头端移动超声探头,到达L5关节突水平变成典型的锯齿状,骶骨与L5关节突之间有一明显凹陷。而椎弓根内固定物在超声上呈现明显高亮度影,非常容易辨认,故对本例患者我们首先找到L3、L4内固定物,确定L3~4椎间隙后探头下移,找到L4~5椎间隙,通过向中线倾斜探头,能够观察到前复合体,足够的声窗表明有足够的穿刺间隙。其次,超声在横向扫查过程中,可以准确定位脊柱中线。此患者可能因L5棘突阻挡、椎间隙狭窄或手术后瘢痕影响,很难获得清晰的水平椎板间隙图像,但通过正中纵向阴影还是可以确定脊柱中线的。当然,在手术室内还可以采用C臂机定位或X线机定位,但与放射线定位相比,超声引导定位对患者更安全。
Chin等报道,应用超声为既往腰部手术史患者定位L3~4椎间隙后,正中入路行蛛网膜下腔麻醉,此患者在L3、L4、L5均有椎弓根螺钉,且L3、L4、L5的椎板不完整,故此处黄韧带切除可能性较大,硬膜外腔在此部位已经不存在,所以进行蛛网膜下腔麻醉。而本例患者既往腰部X线片显示,在L3、L4部位有椎弓根螺钉,据此推测,该患者L3椎板下半部分、L椎板上半部分被切除可能性较大,残留L4椎板下半部分,故保留L~5椎间隙的黄韧带结构和此间隙的硬膜外腔。
本例定位好L4~5椎间隙后,应用BD麻醉穿刺包,利用17G硬膜外穿刺针旁正中入路进行穿刺,以避开中线上皮肤及皮下组织的瘢痕,在到达黄韧带时,有阻力增大,利用“阻力消失感”定位硬膜外腔,应用25G笔尖式Whitacre腰麻针突破蛛网膜,观察到清亮脑脊液流出,注入局部麻醉药液。
在既往有脊柱手术史的患者,除了定位困难之外,硬膜外麻醉失败的另一原因是组织粘连阻碍了局部麻醉药的扩散。有报道1例脊柱手术史患者椎管内麻醉后出现部分感觉阻滞,很可能是由于硬脊膜内的愈合组织阻碍了局部麻醉药的扩散所致。对于既往脊柱手术史的患者,脊柱手术可能损伤了黄韧带的结构,导致了硬膜外腔的粘连或者硬膜外腔消失,这些都会影响硬膜外腔局部麻醉药的扩散,进而影响硬膜外麻醉的效果。所以对于既往脊柱手术史的患者实施椎管内麻醉存在阻滞不全的可能性,术前与患者沟通时,已将该可能性对患者及家属详细说明,若椎管内麻醉不能满足手术要求,改行全身麻醉。本例患者椎管内麻醉成功,避免了全身麻醉对患者肺功能的不良影响。综上所述,超声引导定位有助于既往脊柱手术史患者成功实施椎管内麻醉。