病例1
男,65岁,因“就餐后发作性意识不清2月余”于2015年11月17日入海军总医院神经内科。患者2月余前间断出现就餐后头晕,随即出现意识不清,平卧位持续约数分钟意识恢复清醒,自测卧位血压最低可达80/40 mmHg(1 mmHg=0.133 kPa),约4次/月。追问病史患者自2009年出现行走左偏,2010年出现便秘,2012年出现尿频、性功能障碍,未曾就诊。既往高血压病史7年,卧位最高达180/110 mmHg,血压控制欠佳。
入院体检:卧位血压170/90 mmHg,立位血压90/60 mmHg,餐后2 h内卧位血压80/50 mmHg。强笑,掌颏反射阳性,口周反射阳性,四肢肌力正常,四肢肌张力增高,双侧肱二头肌、肱三头肌、膝跟腱反射活跃,双侧Babinski征、Chaddock征阳性,共济、肢体感觉未见异常。
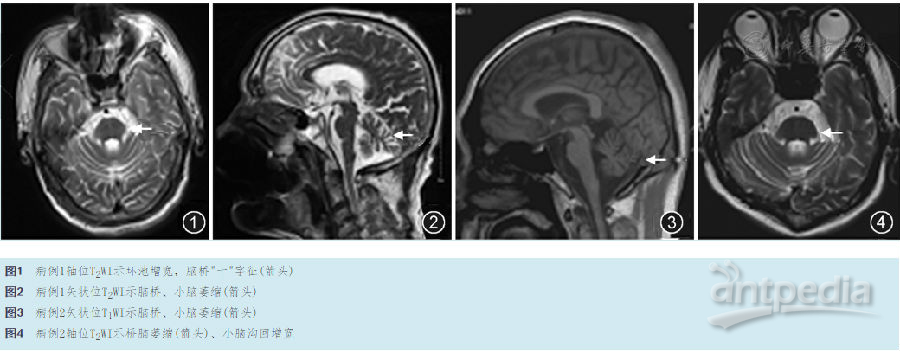
辅助检查:头颅MRI示桥脑、小脑萎缩,桥脑可见"十"字征(图1,图2)。血常规、生化、肿瘤全套等无异常。饱餐后视频脑电图检查未见异常。焦虑和抑郁自评量表示轻度抑郁、严重焦虑。简易智能状态量表(MMSE)25分。蒙特利尔认知评估量表(montreal cognitive assessment,MoCA)18分。胰腺CT未见异常。肛门括约肌肌电图(EAS-EMG)、尿道括约肌肌电图(US-EMG)示轻收缩动作电位时限延长,大力收缩募集电位呈单纯相(表1)。皮肤交感反应(SSR):未引出波形。
临床确诊为多系统萎缩(MSA)。治疗予随餐后饮水、少食碳水化合物、少量多餐等改变饮食方式,药物上给予改良鸡尾酒疗法,症状好转。
表1 2例患者肛门、尿道括约肌肌电图结果

病例2
男,52岁,因"行走不稳1年伴发作性意识不清6个月"于2016年7月10日入海军总医院神经内科。患者自2015年7月逐渐出现行走不稳,自认与髋关节置换术后有关,未曾就诊。2016年1月10日就餐过程中出现意识不清,无肢体抽搐、尿便失禁等,平卧2~3 min可缓解,未予重视。1月18日再次出现就餐过程中意识不清,平卧约2 min缓解,就诊于当地医院,行头颅MRI示"脑桥、小脑萎缩"(图3,图4),给予营养神经(丁苯酞、维生素类)治疗,仍有发作性餐后意识不清。既往史:手心脚心多汗6年。尿频、尿急4年,一直就诊于泌尿外科治疗,未见明显好转。性功能障碍3年。便秘2年。1年前因股骨头坏死行髋关节置换术。
入院查体:卧位血压170/110 mmHg,立位血压150/100 mmHg,餐后2 h内卧位血压90/55 mmHg。下颌反射阳性,双侧掌颏反射阳性,四肢肌力、肌张力正常,四肢浅深感觉正常,双侧肱二头肌、膝跟腱反射活跃,双侧指鼻试验、跟膝胫试验欠稳准,双侧Babinski征阳性。
辅助检查:血常规、生化、肿瘤标志物、胸部CT 、饱餐后视频脑电图均未见明显异常。焦虑和抑郁自评量表示轻度抑郁、轻度焦虑。MMSE 26分,MoCA 20分。EAS-EMG 、US-EMG示轻收缩动作电位时限明显延长,大力收缩募集电位呈单纯相(表1)。SSR潜伏期正常。
临床上确诊为MSA。治疗上同病例1,症状好转。
讨论
MSA是一种隐匿起病、散发、进行性发展的神经系统变性疾病。自主神经功能障碍如尿便障碍、体位性低血压、快速眼动睡眠障碍等是MSA的临床特点,且常作为首发症状,先于运动症候出现。而以就餐后意识不清首诊的MSA尚罕见报道。
2008年Gilman等最新诊断标准将MSA分为MSA-P和MSA-C两个亚型,分别以帕金森综合征、小脑共济失调为主要的运动症候表现,两者均有不同程度的自主神经功能障碍。本文2例患者均为中年起病,进行性加重,临床症候以自主神经系统损伤为主要表现,神经系统查体示锥体束、锥体外系或小脑系统、自主神经系统受累,头颅MRI示桥脑、小脑萎缩,EAS-EMG和US-EMG示神经源性损伤,2例患者分别可诊断为临床确诊的MSA-P和MSA-C。
餐后低血压(PPH)是指就餐2 h内收缩压降低≥20 mmHg或餐前收缩压≥100 mmHg,而餐后收缩压<90 mmHg。PPH严重时可导致意识障碍,在普通社区人群患病率可达2.6%。其发病机制不明,Fukushima等的研究发现,PPH多与直立性低血压(OH)同时出现,PPH患者餐后胰高血糖素样肽1(GLP-1)分泌增多,推测PPH发病机制与自主神经功能障碍、胃肠血管活性肽释放有关。本文2例患者餐后1 h内收缩压降低幅度分别为90、80 mmHg,立卧位血压差≥20/10 mmHg,除外了进餐速度过快、进食大量碳水化合物、低血糖等诱因,同时符合PPH和OH的诊断标准。2例患者PPH较文献报道更为显著,考虑与MSA患者有严重的自主神经功能受损有关。对于PPH患者,还需注意与晕厥、倾倒综合征、急性冠脉综合征等疾病鉴别。
本文2例患者均以PPH首诊,但其首发症状分别为行走不稳、泌汗异常,病程均已有6年,提示MSA早期症状较为隐匿,容易被忽视。病例1早期出现行走不稳、尿便、性功能障碍,自认为与老年性改变有关,未予重视;病例2出现尿频、尿急症状已有4年,但一直就诊于泌尿外科,按泌尿系统疾病诊疗,1年前出现行走不稳,自认为与右侧髋关节置换术有关。2例患者在出现就餐后意识不清症状后才首诊于神经内科,被确诊为MSA。这提示临床医师需重视MSA的自主神经症候。
MSA目前尚无特效治疗手段,改良"鸡尾酒"疗法或可能部分有效。PPH治疗以改变饮食方式、补液、药物治疗为主。有研究指出三餐时服用阿卡波糖50 mg,可有效改善餐后血压下降,因阿卡波糖可减少进餐后胃肠道血液灌注从而改善全身血液供应。通过改变饮食方式及药物治疗,电话随访2例患者餐后低血压症状较前发作次数减少。
在临床实践中,遇到中老年以头晕、餐后意识不清起病患者,临床医师需详细询问病史及全面查体,以减少MSA漏诊与误诊。