鞍内海绵状血管瘤非常罕见,临床上常常误诊为垂体腺瘤。鞍内海绵状血管瘤在影像学的表现上与垂体腺瘤及海绵状血管瘤鞍内生长情况较难鉴别。目前文献报道类似病例多为个案报道,国外共5例,国内共7例(其中5例为天坛医院病例)。这些病例术前均诊断为垂体腺瘤,而术后病理均诊断为鞍内海绵状血管瘤。现将我院所诊治的2例鞍内海绵状血管瘤的临床特点及诊治经过,结合文献报道如下。
患者一,女,61岁,因头痛头晕3年,加重1年伴有视力减退,住院时间为2008年12月4日至2009年1月2日。查体:言语不流利,舌僵,流涎,手脚皮肤粗糙,视力:左4.5,右4.7,右眼视野偏盲。生长激素(growth hormone,GH):38.4 ng/ml,泌乳素(prolactin,PRL):50.96 ng/ml,卵泡刺激素(follicle-stimulating hormone,FSH):6.14 ng/ml,黄体生成素(luteinizing hormone,LH):7.36 ng/ml。CT示鞍区偏左侧可见葫芦形软组织密度影,边界较清,内部密度欠均匀,边缘弧形钙化垂体MRI示鞍内及鞍旁可见团块状等T1、长T2信号,病变向左包绕颈内动脉海绵窦段、蝶鞍骨质破坏,累及左侧颞叶,向上压迫视交叉,大小为55.8 mm×40.5 mm×37.6 mm,增强扫描:病变明显均匀强化(图1)。
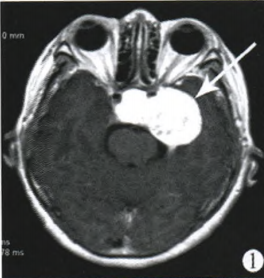
图1第1例患者MRI示肿瘤占据鞍内、累及海绵窦,团块状等T1、长T2信号
术前诊断:垂体瘤。手术采用左侧翼点入路,解剖外侧裂池,释放多量脑脊液后沿颞底剖入,可见颅底及海绵窦处硬脑膜隆起,肿瘤与硬脑膜粘连紧密,呈红色,切开包膜,见红色索条状肿瘤,血运极其丰富,沿着肿瘤包膜外分离肿瘤时,出血汹涌,止血纱布及明胶海绵填塞压迫止血,边分离边分块切除鞍旁肿瘤,之后以同样方法将鞍内大部分肿瘤切除(图2),探查鞍区,见视神经及动眼神经减压充分。病理报告为不规则扩张的血管及纤维结缔组织,免疫组化:R(+),CD34(+),CD31(+),诊断为鞍内海绵状血管瘤(图3)。
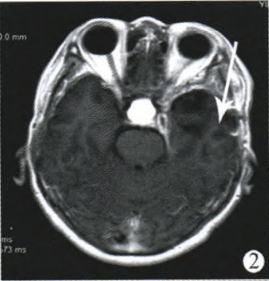
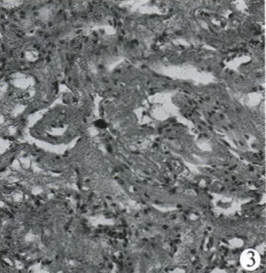
图2术后MRI显示海绵状血管瘤术后有残留;图3海绵状血管瘤病理(HE,×400)
2008年12月8日行手术治疗。术后患者头痛头晕较术前明显好转,左眼上眼睑下垂,视力:左4.7,右4.8,视野无明显改善。随访6年,头MRI复查无复发,无新增症状,左眼上眼睑下垂症状明显好转。
患者二,女,47岁,因头痛15年,加重5月伴有视力减退。住院时间为2010年11月4日至2010年12月12日。查体:言语流利,视力:左5.0,右4.7,右眼视野偏盲。垂体六项检查未见异常。垂体MRI示左侧鞍旁可见团块状等T1、等T2信号影,大小为29.6 mm×39.6 mm×37.6 mm,推挤左侧海绵窦,视交叉未受压,增强扫描:病变明显均匀强化(图4)。
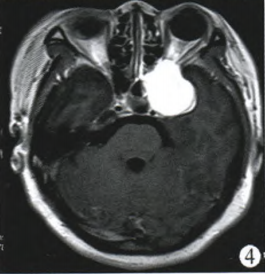
图4第2例MRI示左侧鞍旁可见团块状等T1、等T2信号影
术前诊断:左侧鞍旁占位,海绵状血管瘤可能性大。于2008年12月8日行手术治疗。手术采用左侧额颞断颧弓入路,外侧裂池放液后,向颞下窝剖入,可见肿物位于颞下窝硬膜外,呈红白色,索条状,血运极其丰富,沿着肿瘤包膜外分离肿瘤时,出血汹涌,突入眶内并累计海绵窦外侧壁,止血纱布及明胶海绵填塞压迫止血,边分离边分块切除鞍旁肿瘤,之后以同样方法将鞍内大部分肿瘤切除(图5),探查鞍区,见视神经及动眼神经减压充分。病理报告诊断为鞍内海绵状血管瘤(图6)。
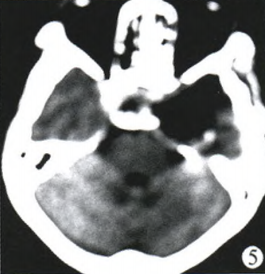
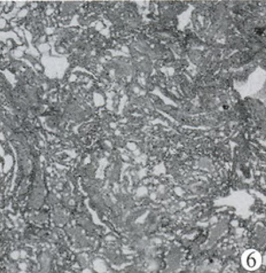
图5术后CT图像;图6海绵状血管瘤病理图像(HE,×400)
术后患者头痛头晕较术前明显好转,无动眼神经瘫麻痹的表现。随访5年,头MRI复查无复发,无新增症状。
讨论:
海绵状血管瘤是一种可以发生在神经轴或神经被膜上的微循环畸形,其大小和生长部位多变,但生长在鞍内的情况非常罕见,目前仅报道12例,本病术前症状与垂体瘤的压迫表现无明显差异。12例术前诊断均为垂体腺瘤,其中2例未行手术治疗,1例死于乳腺癌,尸检偶然发现,另1例鞍区病变颈外动脉栓塞治疗后死亡,尸检病理证实;余10例行手术治疗,仅2例全切,大部分切除2例,部分切除3例,取活检2例。鞍区海绵状血管瘤的影像学诊断应与垂体腺瘤及海绵窦海绵状血管瘤鞍内生长相鉴别。本组病例以及以往病例术前均诊断为垂体腺瘤。
李德岭的一组病例,肿瘤较大的占据鞍内空间更大,甚至完全充满鞍内,更易混淆为起源于鞍内的垂体腺瘤。此外,鞍内海绵状血管瘤还易与起源于海绵窦的海绵状血管瘤向鞍内方向生长的情况相混淆。鞍内海绵状血管瘤与这种情况的鉴别点在于确定肿瘤主体部分占据的位置。随着影像技术的发展,MRI或三维CT的冠状位影像能更清晰地显示鞍内及鞍旁海绵窦的相互关系。海绵状血管瘤在CT表现为密度均匀的软组织肿块,形态不规则,并可发现非特异性的颅底改变,增强扫描时明显强化。偶尔可见点状静脉石,点状静脉石是本病CT诊断的特征性征象。MRI表现为T1WI低信号,在T2WI呈高信号,增强扫描在T1上呈明显均匀的强化,并可显示肿瘤的边界,T2WI和增强T1WI的信号特点对于此病有较高的诊断价值,肿瘤组织呈“充填式”强化有助于本病的诊断,本例就有此特征。
本组病例一肿瘤主体位于鞍内,排除海绵窦海绵状血管瘤内生进入鞍内的可能。但是从影像学信号及增强表现,难与垂体腺瘤鉴别。病例二主体位于鞍旁,判断内生进入鞍内。DSA对术前明确诊断的价值有限,本例患者术前影像学诊断为垂体腺瘤,未行DSA检查。天坛医院李德岭等报道病例中有2例在第一次术后补充行DSA检查,其中有1例除占位效应外,无其它异常,另外1例表现为颈外动脉系统供血的异常染色影。国内外文献报道的海绵状血管瘤DSA表现基本一致,海绵窦海绵状血管瘤1/3为阴性表现,2/3表现为不同程度的染色影;而颅内海绵状血管畸形血管造影基本为阴性表现,颅内动静脉畸形血管造影又明显不同,可见到引流动静脉。
海绵状血管瘤无异常染色的主要原因是病灶内的小血管血流速度慢以及病变的血管腔内常发生血栓形成,没有扩张的供血动脉或早期显影的引流静脉。海绵状血管瘤可以通过完整切除而得到治愈。李德岭报告病例中,因为术前考虑垂体腺瘤,并选择经蝶窦手术入路,该入路难以沿包膜整体切除肿瘤,所以造成术中出血较多,最终只能大部分切除或部分切除。术后告知患者及患者家属可以行伽马刀治疗,但是患者未做任何治疗,术后辅助立体定向放射治疗或伽马刀治疗可能会更好。有人总结10例海绵窦海绵状血管瘤,4例在活检过程中出现严重的出血。所以一般不建议取活检,也不建议探查。
近年来有文献报道,立体定向放射治疗和伽玛刀治疗能使海绵状血管瘤不同程度缩小,甚至消失。所以术后复查MRI发现未切干净,可以辅助伽马刀治疗或立体定向放疗。总之,鞍内海绵状血管瘤术前诊断非常困难,MRI及CT的冠状位仅能提供辅助诊断。术前不能排除该诊断时,可进一步行DSA检查。作者认为海绵状血管瘤血运丰富,手术很难将其大部分切除,治疗可采用传统的手术如经蝶、翼点、经额下等手术,若术中出血较多,肿瘤切除难度较大时,可部分切除或取活检,明确海绵状血管瘤的病理诊断后,辅以伽玛刀治疗,可得到较好的治疗效果。若术后症状改善较为明显,虽然肿瘤未切除干净,也可不做伽马刀治疗,长期观察,定期随访。