本文转载自神外前沿公众号
神外前沿讯,近日,北京天坛医院神经外科脊髓脊柱病区贾文清教授在第四届中国临床神经科学峰会(日程及直播链接)上做学术报告《神经外科脊柱手术的发展与思考》。
据了解,今年受疫情影响,2020年4-9月份,北京天坛医院神经外科脊髓脊柱病房手术量260台,虽然总体手术量是下降的,但颈腰椎退变的疾病比例约上升了10%,再加上枕颈固定和同期行内固定的肿瘤手术,内固定的手术量达到日常手术量的15%,如果按这个趋势,内固定手术量很快会达到数量级的增长。
演讲内容如下(经演讲者本人审核并授权神外前沿发布)
其实不论是神经外科还是骨科,在做脊柱手术方面各有各自的优势,各有各自的特点。我主要是从神经外科脊髓脊柱手术发展的角度来跟大家来探讨这个问题。
一、基本定义
神经脊柱外科是指神经外科医生从事的脊柱外科部分,包括脊柱、脊髓和供血血组织,实际上涵盖了整个脊柱外科的范围。
从疾病分类,分为脊柱退行性变、脊柱脊髓创伤、脊柱脊髓肿瘤、脊柱畸形。
我们神经脊柱外科做手术,首先强调神经功能保护的完整性,也强调手术中神经功能监测以及使用显微外科手术技术。手术显微镜一直是神经外科医生做手术的利器,近年来骨科医生也开始重视开展显微手术了。
二、历史回顾
从西方脊髓脊柱发展史上看,神经外科医生和骨科医生在脊柱外科上都做了大量的工作,包括1891年Hadra报道了用银线圈治疗颈椎骨折;1929年Walter Edward Dandy发现放射性腰腿痛是由于腰椎管神经受到压迫引起的;1939年脊髓造影技术被引入脊髓脊柱疾病诊断等。

从国内脊髓脊柱外科发展史看,1922年协和医学院乔治威尔逊,首次应用关节成形术治疗强直性脊柱炎;1953年段国升教授发表文章腰椎髓核摘除术;1976年,段国升教授开展了经后外侧入路胸腔外对胸腰椎骨折减压和内固定手术。
对于神经外科大夫来说,早些年更多关注脊髓肿瘤,最近这些年我们也关注和神经相关的脊柱肿瘤,也有了一定的进步。
三、发展现状
脊髓脊柱疾病是世界范围内的疾病,患病率非常高。据报道,全球约37%的成年人会在一生中出现腰背或颈肩部疼痛的症状,而且是导致残疾发生的最主要原因。据NIH统计,全球人群中颈肩部疼痛的患病率约4.9%,腰背部疼痛约为7.1%,脊柱退行疾病在全球范围发病率高达5.7%,门诊流行病调查显示脊柱脊髓疾病发病率仅次于流感,脊柱脊髓疾病占门诊的3.1%。同时在经济发达国家的脊柱脊髓疾病的患病率更高,例如美国约为12%,韩国约为15.9%。但是,全球范围内脊柱脊髓外科手术量却远远无法满足庞大的患者数量,美国的脊髓脊柱手术量约162万台/年,其中椎体融合术大约35.2万台/年。
中国脊髓脊柱疾病情况也很严重。据2019年《柳叶刀》发布的中国疾病负担报告显示,在过去的27年间,腰背疼痛DALYs排位由17升至13,颈肩部疼痛DALYs排位由21升至9,脊髓脊柱疾病带给患者负担加重,由此说明中国脊髓脊柱疾病的患病率逐渐增加,据统计数据,中国有2亿人患有脊髓脊柱疾病,但是脊髓脊柱的手术量只有140万台/年,如果与美国的同比例数据相比,中国尚有2/3的患者还没有就诊。
世界范围神经外科脊髓脊柱手术现状:神经外科中脊髓脊柱手术的比例,美国占65%,欧洲50%,韩国70%,中国仅6.5%。
国内脊柱神经外科现状:首都医科大学宣武医院、解放军总医院、清华大学长庚医院、三博脑科医院、天津医科大学总医院、山东大学齐鲁医院、福建医科大学第一医院、广州南方医院、第四军医大学唐都医院、重庆医科大学第一医院等神经外科在国内较早开展了脊柱内固定手术,2010年11月至2011年11月手术,总量28412例手术中(包含血管内介入手术),脊柱脊髓手术不包含脊髓血管病仅1851例,占手术总量的6.5%,其中脊柱退行性疾病只有322例子。这与国外脊柱手术占神经外科手术总量的40%-80%相比,差距巨大。
最新2019年宣武医院的数据,脊髓脊柱专业组年手术量2200台(全科除外介入手术共计7000台),行内固定手术约1500台,其中退变,侧弯,环枕交界区畸形手术约1200台。
国内其它起步较早的神经外科中心脊柱手术数量也很多,也在呈数量级增长。
发展现状的思考:造成今天国内神经外科脊髓脊柱专业发展不好,其实有一些历史背景因素:一是神经外科发展初期,有经验的神经外科医生比较少,从业人员比较少,他们主要做严重威胁人民生命健康疾病,像脑肿瘤、脑外伤、脑出血等;其次,建国初期把椎管内的病变划分给了神经外科,而把椎管外的病变划分为骨科;当然,在CT和MRI应用之前,受制于影像学检查技术的发展,许多脊柱脊髓疾病无法得到明确诊断;脊柱脊髓疾病常有四肢的症状,患者常去骨科就诊,骨科承担了大部分脊柱外科手术;在我国脊柱脊髓外科的发展过程中,神经外科的显微手术优势主要集中在上椎管内肿瘤等等,这些背景造成了我们神经外科刚开始对脊柱的疾病重视不够或者没有太多的余力来开展脊柱手样,但是时代要求我们要把这块疾病做起来,随着神经外科医生数量逐渐增多,并且脊髓脊柱疾病发病率高,仅靠单一骨科目前满足不了脊柱手术的需求。
北京天坛医院神经外科脊髓脊柱病房2019年收治情况统计
椎管内肿瘤672台、小脑扁桃体下疝畸形165台、血管性疾病37台、创伤性疾病14台、颈腰椎退行性变23台、其他25台,在以椎管内肿瘤和小脑扁桃体下疝畸形为主要病种的前提下,本科室积极开展颈腰椎退行性变手术2019年度手术量936台,其中颈腰椎退行性变23台约占2.5%,枕颈固定9台,合计32台占总量3.4%。
今年受疫情影响,2020年4-9月份手术量260台,手术量是下降的,但我们欣喜的看到,颈腰椎退变的疾病比例大概上升了10%,再加上枕颈固定和同期行内固定的肿瘤手术,内固定的手术量达到日常手术量的15%,如果按这个趋势,内固定手术量很快会达到数量级的增长。
颈腰椎退行性变手术病例包括:颈椎前路ACDF、颈椎前路ACCF、颈椎后路单开门、颈椎后路侧块+椎弓根螺钉、后路枕颈植骨融合内固定术、腰椎后路、脊柱肿瘤切除+内固定等。
目前,天坛医院神经外科都是独立完成这些手术的,已经涵盖了除了侧弯以外的所有需要内固定的手术。当然,我们神经外科做这些手术和骨科相比还是有神外的特色,出血更少,损伤相对更小。
天坛医院典型病例分享
典型病例1 ACDF
这是一例ACDF的患者,诊断颈椎病,治疗方式ACDF手术(零切记,C3-4)。术前CT提示:颈椎曲度变直,颈椎退行性变;术前MRI提示:C3-4椎间盘脱出,C3-4水平椎管狭窄,C4-5、C5-6、C6-7椎间盘突出。

我们用零切记给患者做了前路显微镜下的椎间盘切除,然后做融合,术后病人情况好转了。
典型病例2 ACDF
这是一例多节段的脊髓型颈椎病患者。术前双上肢无力伴有麻木2年余,加重伴双下肢无力2年。术前MRI提示,颈椎椎间盘变性,C3-4、C4-5、C5-6、C6-7椎间盘突出,椎管受压。
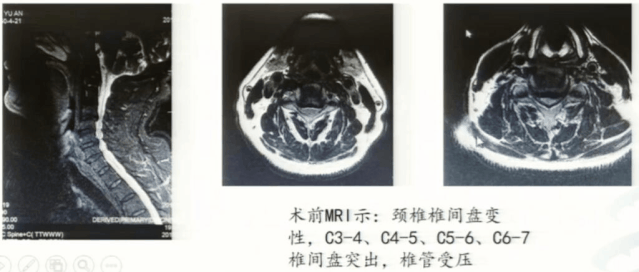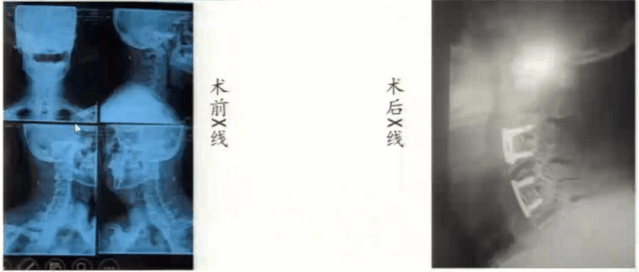
我们给这例患者做了两个节段ACDF(C3-4、C5-6),中间保留一定的活动度,对患者日后生活质量是有好处的。
典型病例3 ACCF
这也是一例女性患者,双手麻木一年。术前核磁发现除了有椎间盘突出、椎管狭窄以外,还有后纵韧带骨化。

如果单纯做ACDF,可能不能缓解其症状,所以我们给患者做了椎体次全切除,同时做了融合,ACCF。
典型病例4 后路单开门
后路单开门手术其实很早就在神经外科开展,这例患者颈椎管狭窄,尤其是长节段的椎管狭窄,脊髓明显受压,颈椎曲度还可以,没有明显的后突畸形。
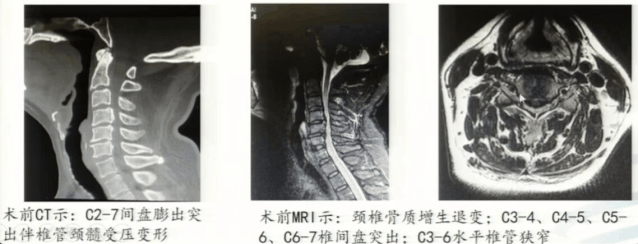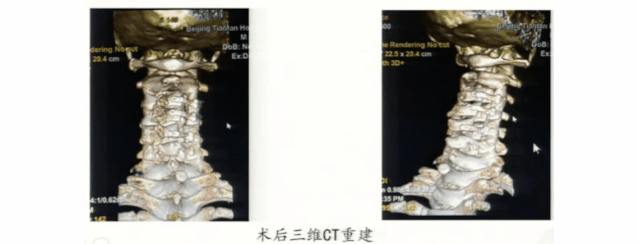
我们给患者做了后路减压,术后三维重建可见,减压的单开门手术做得非常充分,术后患者症状缓解非常好。
典型病例5 后路侧块固定
除了后路做单开门手术以外,我们现在也开展了后路的颈椎侧块固定+后路椎板切除椎管减压+植骨融合。

这例患者有椎管曲度的问题,诊断是颈椎管狭窄,颈椎间盘盘出,我们给这例患者做了植骨融合,椎间孔减压,C4-5-6侧块和C7椎弓根钉的内部固定,对患者来说,稳定性更好。
典型病例6 枕颈后路的植骨融合内固定术
枕颈植骨融合手术应该是脊柱外科里难度很高的手术,这种手术在我们医院目前也都常规开展。
像这例女性患者,49岁,四肢麻木,行走不稳一年,加重一月入院。术前诊断考虑患者寰枕畸形,寰枢椎脱位,颅底凹陷,合并小脑扁桃体下疝畸形。术前MRI显示,延髓脊髓角110°左右,正常应该大于130°,而且齿状突上移,压迫腹侧脑干和脊髓,小脑扁桃体下疝;术前CT显示颅底凹陷,寰枢椎脱位,斜坡枢椎角100°左右,ADI 7.5mm。术后三维CT重建可见我们给患者做了枕颈后路的植骨融合内固定术。术后CT表现上看,患者效果还是满意的。
典型病例7 腰椎后路
过去可能神经外科做腰椎手术相对比较少,目前神经外科做肿瘤手术多;内固定过去骨科做的比较多,目前神经外科也在开展。

像这例57岁男性患者,诊断腰椎间盘突出(L3-4)椎管内占位性病变(L2-3)。患者同时把肿瘤和腰椎间盘突出都解决了,所以我们给患者做肿瘤切除同时又做了后路椎间盘切除植骨融合内固定,患者术后好转。
典型病例8 脊柱肿瘤切除+内固定
这是近期我们完成的一例病例,更体现了神经外科的优势。这例男性患者70岁,椎体受侵犯,肿瘤从前路压迫椎管。

所以,我们手术选择了前后路联合颈椎椎体及椎管内肿瘤切除+植骨融合内固定,手术难度还是比较大的。
典型病例9 脊柱肿瘤切除+内固定
这是还在住院的一例患者,表现为合并肿瘤,腰椎侧弯,肿瘤非常大,我们考虑是神经源性肿瘤,腰椎有后突畸形。

治疗方式显微镜下腰椎管内肿瘤切除+截骨矫形内固定术,术中X线可看,内植物的位置,曲度纠正等做得非常好。
典型病例10 寰枕减压+内固定
这是近期我们做的一例寰枕减压+内固定患者,术前核磁和CT影像诊断扁平颅底,小脑扁桃体下疝畸形合并脊髓空洞症。
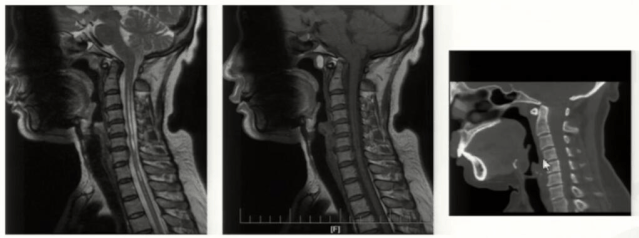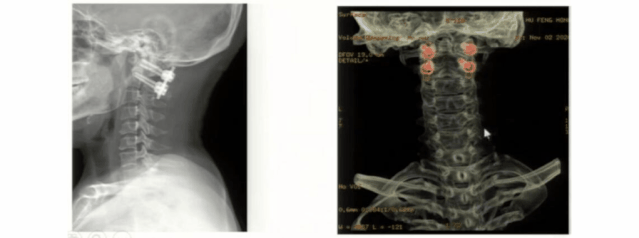
我们给这例患者做了后路寰枢椎植骨融合内固定术+显微镜下寰枕畸形减压术,术后对患者颈部的活动度还是起到很好的保护作用。
四、神经外科脊髓脊柱优势特点
其实,神经外科做脊髓脊柱的优势就是我们对神经比较清楚,对神经的解剖和生理病理都十分熟悉,定位精准,而且操作上包括打钉子(内固定)等这些事情,神经外科医生只要认真去学习,应该很快也能掌握;而且我们把显微镜与脊柱内固定技术有机结合起来,在显微镜下切除肿瘤,又能直接处理脊柱失稳之后的稳定性问题。
现在我们可以在显微镜下精细操作,成熟的神经减压理念与经验,显微镜和微通道技术的应用,神经电生理监测和术中保护以及精准手术规划经验。
骨科,尤其在我们国家,开展脊髓脊柱手术时间非常长,经验丰富,病例数量多,对脊柱畸形、退行性变病、创伤等有丰富的治疗经验;像这种长节段的矫形,包括截骨,选择手术长度,选择上有骨科的特点;对生物力学的保护,还有内固定的材料,各种各样的内固定工具的使用等都是骨科医生长处,以后神经外科医生也要和骨科好好学习。其实,国内骨科对神经外科开展脊髓脊柱手术给予了很大的帮助。
五、未来展望
神外脊柱脊髓优势特点:这是2014年《Spine》发表了一篇关于不同关于专业医生对脊柱手术术后效果地文章,作者通过对5万多个病例前瞻性研究得出结论:在脊柱手术亚方向上,接受骨科治疗患者住院时间相对延长,而且在围手术期输血量、术后轻微并发症发生、出院后护理时间等方面神外的术后效果也略好于骨科;在配对队列研究中,接受骨科手术地患者住院时间延长地机率仍然略高,围手术期输血地纪律是神经外科地两倍。

神外脊髓脊柱优势特点图表分析
大家知道,随着中国社会老龄化的发展,脊柱退行性疾病、创伤、肿瘤等病例呈增加趋势,脊柱脊髓外科的整体发展趋势好。国内高度专业化的脊柱脊髓医疗团队缺口巨大,不能满足日益增加的就诊需求及患者对诊治水平的高要求。
国际脊柱神经外科发展的实践早已经证明:神经外科医生是微创脊柱外科技术发展与传承的最佳,国内与国外差距较大,迫切需要进一步完善神经外科脊柱脊髓诊疗指南和操作规范。
重视神经外科脊髓脊柱外科的发展,以微创、精准治疗为主,开放手术为辅,贯彻神经外科的显微技术和神经微创理念,同时兼顾神经内镜和内固定技术,全面掌握脊柱解剖及生物力学知识,形成自己的鲜明的学科特色。
建立完整脊柱脊髓疾病防治体系,普及颈椎和腰椎健康知识,强化神经外科医师在脊柱脊髓疾病诊治、预防和保健中重要性和责任感重视。
我们更加鼓励国内有志于从事脊髓脊柱专业的神经外科医生更多加入进来,重视与骨科的合作与交流,许多脊髓脊柱疾病及其手术都涉及脊柱稳定性问题,保护和重建脊柱稳定性的术式多种多样,因此要虚心地向骨科医生学习脊柱固定技术,经过严格地脊柱内固定技术培训,全面掌握脊柱生物力学知识,熟练掌握目前常用地脊柱稳定性保护和重建地各种方法以及脊柱内固定技术。
对于脊髓脊柱疾病地诊疗要淡化科室分割,专注疾病地综合治疗是发展方向,可以成立多学科MDT合作模式,成立由外科、骨科、康复科、疼痛科和麻醉科等医师共同组成地脊髓脊柱治疗单元,相互取长补短,对患者采取综合治疗,科显著提高患者满意率。
讲者简介
贾文清 主任医师,教授 ,博导,首都医科大学附属北京天坛医院神经外科脊髓脊柱病区副主任(主持工作),中华医学会神经外科分会脊髓脊柱专业组副组长,从事神经外科工作21年,主持参加包括国自然基金委脊髓损伤重大项目,北京市优秀人才、十二五国家科技支撑计划,北京市卫生系统高层次人才学科骨干,首都临床特色应用研究等多项课题。从事神经外科脊髓专业临床、教学和科学研究工作,擅长各类脊髓、脊柱疾病、Chiari畸形的诊断及治疗。在脊髓肿瘤的显微手术及脊髓脊柱疾病的微侵袭治疗上有较高的造诣。第一作者及通讯作者发表SCI及核心期刊文章20余篇。脊髓肿瘤及寰枕畸形等疾病的治疗水平,达到国内领先水平。