副神经节瘤是一种神经内分泌肿瘤,具有一定的侵袭性。其确切发病率尚不明确,大概是每10万人0.2~1。根据肿瘤细胞发生部位,起源于肾上腺髓质的嗜铬细胞伴有大量儿茶酚胺分泌时,称为嗜铬细胞瘤;起源于肾上腺外交感神经节的嗜铬细胞,或者头颈部的副交感神经节,称之为副神经节瘤。约69%的副神经节瘤位于颈动脉小球和颈静脉体附近,9.5%来源于胸部。大部分副神经瘤是良性和无分泌功能,极少数可分泌大量儿茶酚胺,引起严重的高血压、心律失常、大量出汗等临床表现。根据第四版WHO分类,所有副神经节瘤都有转移的倾向,对其界定良性或恶性欠妥当。手术切除肿瘤是主要的治疗方法,然而肿瘤分泌儿茶酚胺可引起术中骤然血压波动和大出血,造成视野不清晰,进而无法完整切除肿瘤。由于肿瘤多源于椎旁自主神经节而形成椎旁肿物,副神经节瘤侵及椎体和椎管极为罕见。我院收治1例复发病例,侵及多个椎体和椎管,具有内分泌功能,治疗难度极大,文献未见相关病例报道,整理报道如下。
临床资料
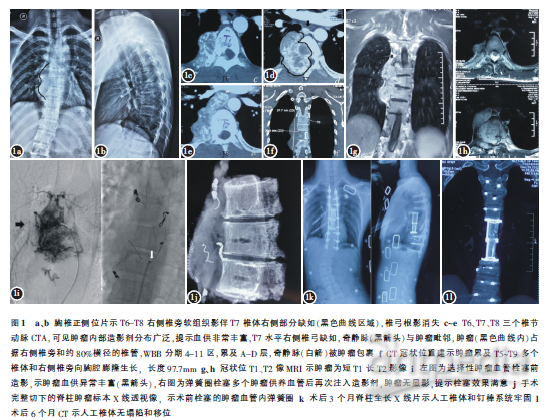
患者,李某,男,21岁,因胸椎旁肿瘤术后4年,双下肢麻木无力、步态不稳2个月入院。患者4年前主因“胸前区及背部间断疼痛3年余”于外院住院治疗,穿刺活检考虑“副神经节瘤”,于2016年6月29日在全麻下行后路T6~T8右侧椎旁占位切除术,手术出血3000ml,输血红细胞8u,血浆1600ml,术后对症治疗,病理证实为副神经节细胞瘤,病情好转出院。出院后无特殊不适,本次入院前2个月余无诱因出现背痛伴双下肢漂浮无力,拄双拐协助行走,病情逐渐加重,否认心慌心悸,大小便异常,经过多家医院就诊后来我院,考虑为“胸椎副神经节肿瘤术后复发伴不全瘫痪”。入院查体:心率100次/min,血压175/124mmHg,后背部正中可见纵向弧形手术切口约25cm,背部叩痛,躯干双侧第六肋间以远、会阴区和双下肢感觉麻木;双侧下肢关键肌肉肌力4级;双下肢肌张力增高;双膝、跟腱反射活跃,双踝阵挛(++);双侧Babinski征(++);Frankel脊髓功能分级D级;影像学检查如图1所示。
患者入院血压:175/124mmHg,主诉无高血压病史,未口服任何药物,入院后进行心内科和内分泌科会诊,口服ɑ受体拮抗剂降压酚苄明10mgBid,无不适症状,1周后改为20mgBid口服1周,监测24h动脉血压,平均135/81mmHg,范围166~109/109~66mmHg,平均心率:93次/min,范围(76~135)次/min。化验检查:促肾上腺皮质激素(ACTH):41.75(上午7.20~63.40)pg/ml,皮质醇(COR):32.15μg/dl(上午4.26~24.85;下午2.90~17.30)。再次穿刺活检,病理报告为副神经节瘤复发。腹部CT和泌尿系B超未发现肾上腺占位。全身骨扫描ECT:提示累及T5~T9的多节段椎体和椎旁病变,未发现转移性病灶。行胸主动脉CTA和胸椎强化MRI发现肿瘤血液供应异常丰富,予以两次(间隔1周)选择性栓塞T6~T8双侧的肿瘤滋养血管,患者轻度胸部不适症状,3d内缓解。术前3d输液增加患者血容量,并充分备足手术用血,择期行后-前路联合手术切除重建手术。
手术过程全麻俯卧位,沿原切口切开并向头侧和尾侧延长,显露T3~T11并置入T3~T5和T9~T11的椎弓根钉,T6~T8椎体后方肿瘤进行囊外显露,切除T6~T9左侧肋(包括肋骨头)约5cm,切断T6~T8左侧肋间神经,结扎/双极电凝烧灼肋间血管,用手指/骨膜剥离子钝性分离壁层胸膜,经过椎体侧前方向前方钝性游离胸主动脉,纱布临时填塞。右侧可见T7、T8肋缺如约4cm,继续向外侧切除肋骨约3cm,可见瘢痕明显粘连于胸膜。切除T6、T9右侧肋骨(包括类骨头)约5cm。T5~T9椎板减压,保留T6、T7部分被肿瘤累及的椎板并逐渐孤立肿瘤,尤其T6、T7平面脊髓压迫严重,小心仔细分离。继续分离右侧胸膜和椎体侧方,上次手术瘢痕粘连异常严重,巨大的肿瘤和脏层胸膜和部分肺组织严密贴附于肿瘤和椎体右前方,钝性分离困难,遂进行T6~T8椎弓根平面截骨,整块取下后柱肿瘤,连接双侧椎弓根钉棒,临时闭合切口。选择左侧卧位,再次消毒铺巾,沿右侧第6肋后外侧切口开胸,见肿瘤侵犯右肺下叶,于肿瘤外3cm用切割闭合器切除部分右肺下叶,继续分离见肿瘤侵犯右侧奇静脉,未侵犯食管及主动脉,结扎奇静脉弓及第10肋水平奇静脉和胸导管,游离结扎6~8肋间动静脉,将T5椎体和T9椎体侧方延伸的肿瘤骨膜下游离切除,显露T6/7和T8/9椎间盘,进行椎间盘截断,完整取下三节肿瘤椎体,处理上下终板并进行可撑开人工椎体联合自体肋骨(Depuysynex)置入并稳定,放置胸腔闭式引流,缝合切口。再次消毒铺巾,取俯卧位,进行后侧椎弓根钉夹紧人工椎体,钛板重建胸廓,放置后侧引流,缝合术毕。手术时间14h,出血3600ml,术后患者清醒后四肢活动良好,转入ICU病房。
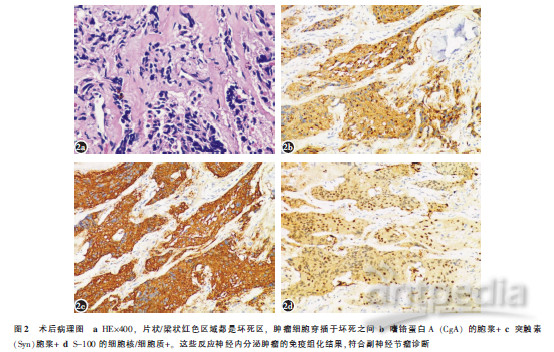
术后患者血压恢复正常水平,持续胸腔闭式引流,术后1周主诉憋气发现左侧胸腔积液予以胸腔闭式引流1周后拔除,术后2周余切口愈合良好拆线出院,术后3个月复查,内固定位置良好,患者恢复自行行走,Frankel脊髓功能分级E级;术后6个月复查的血压正常,肿瘤无复发,人工椎体融合良好(图1),脊髓功能维持正常。术后病理示肿瘤细胞穿插于坏死结构之间,嗜铬蛋白A(CgA)的胞浆+;突触素(Syn)胞浆+;S-100的细胞核/细胞质+(图2),符合副神经节瘤诊断。
讨论
原发于胸椎副神经节瘤非常罕见,极少侵犯脊髓和椎管,常因瘫痪症状行胸椎MRI检查后意外发现,文献多为个案报道。一篇2中心的随访12年文献报道了18例手术治疗的脊柱和椎管内副神经节瘤,所有病例无内分泌功能,其中5例肿瘤侵及椎体,4例分块切除,1例位于骶骨整块切除,平均随访44.1个月,1例T1肿瘤术后复发,1例T10肿瘤术后发生了T2椎体转移。意大利Rizzoli肿瘤和退变的脊柱中心总结了20年经验,报道了5例脊柱副神经节瘤,术前均采用选择性肿瘤滋养血管栓塞,其中3例是转移性副神经节瘤(既往副节瘤手术史),采用囊内切除和联合术后放疗方法,平均随访102个月,2例带瘤生存,1例术后10年死于疾病扩散。2例原发硬膜外副神经节瘤同样行囊内切除手术,随访29个月和42个月均为带瘤生存。
本例患者有以下特点:(1)原发副神经瘤复发,累及5个椎节,脊髓压迫明显,T7水平约80%的椎管占位,Frankel脊髓功能D级,WBB分期4~11区,累及A-D层;(2)肿瘤从椎旁侵蚀到T6~T8椎体和椎管,提示恶性表现,肿瘤全切是首要目标,再次复发将极难处理;(3)复发肿瘤与周围肺组织、奇静脉、脊髓等粘连严重,手术既要完整切除肿瘤、又需要减少主要脏器损伤;(4)围手术期血液管理很重要,包括术前选择性肿瘤血管栓塞和术中严密的血压和血容量调控;术前我们采用α受体拮抗剂酚苄明进行降压,并进行静脉输液扩充血容量,增加患者的血管弹性和适应性,两次栓塞肿瘤的滋养血管,可以再次堵塞可能的血管侧支循环,图1i可见栓塞后的肿瘤再次造影无显示,达到良好的效果。
总之,伴有血压异常升高的椎旁肿瘤应考虑副神经节细胞瘤可能,术前穿刺活组织检查,影像学的PET/CT及123I-MIBG(间碘苄基胍)显像有助于确诊,围手术期应重视α受体拮抗剂的使用和扩充血容量,术中严密维持血压稳定,手术完整切除肿瘤是有效的治疗手段。
来源:中国脊柱脊髓杂志2021年第31卷第7期