1.病例报告
患者女性,55岁,因脑室腹腔分流术后12年入院。患者缘于12年前因脑积水行“脑室腹腔分流术”,术后患者恢复良好。近2日患者出现头痛、视物不清,且嗜睡,进食差,小便失禁,无法行走而再次入院。
头部CT示右侧侧脑室可见引流管影,双侧脑室、三脑室不同程度扩张,四脑室大小、形态尚可(图1A)。入院后经穿刺分流泵确认分流系统梗阻,患者再次脑积水,决定再次行脑室腹腔分流术。术前超声科于患者行手术侧头部分别留置4个marker,后行薄层CT扫描采集数据(图1B)。
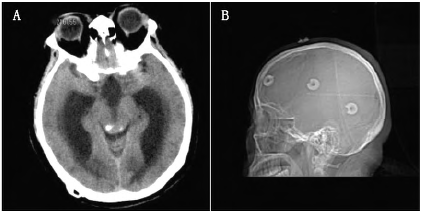
图1 术前头部CT及术前薄扫CT定位像。A:术前CT提示脑积水;B:术前薄扫CT采集数据,其定位像显示4个定位点
术中患者取仰卧位,头右偏,左肩垫高,持续心电呼吸监测,建立静脉通路。将CT扫描数据导入至超声导航(意大利百胜公司Mylab Twice高端彩色多普勒诊断仪),超声导航参考架置于患者右侧头侧,用超声探头一一对准头皮上的标记marker校准头部的位置及超声导航数据。
确定穿刺点:在传统穿刺点(枕外隆凸上6.0 cm,旁开3.0 cm为中心)上应用彩色多普勒超声导航定位,确定穿刺点准确性,并在头皮上初步确定穿刺方向。常规消毒术区皮肤,铺巾,取小弧形切口,耳后皮下制成分流泵储存腔。同时行左下腹部经腹直肌切口,打开腹膜约1.0 cm。隧道探子从耳后经颈、胸造皮下隧道到达腹部切口。
颅骨钻孔,电凝硬膜后切开,将消毒后的与多普勒超声连接的探头插入脑室端引流管内(脑室端自带铁芯拔除),穿刺前反复在超声导航上确认穿刺方向,确认后按超声导航指示方向穿刺侧脑室枕角,置入深度约10 cm,脑室端引流管通畅,脑脊液清亮(图2C)。连接分流泵和分流管腹腔端。固定分流泵,将分流管腹腔端置入腹腔内,缝合头皮和腹部切口。术中使用美国强生Codman可调压分流系统。术后第一日患者意识状态较术前明显好转,术后复查头部CT(图2D)示分流管位置良好,穿刺隧道无出血,双侧脑室、三脑室较术前缩小。术后第8日患者一般状况明显好转而出院。出院时见患者视力略有恢复,饮食睡眠尚可,下地行走自如。复查CT示双侧脑室、三脑室较术前明显变小。
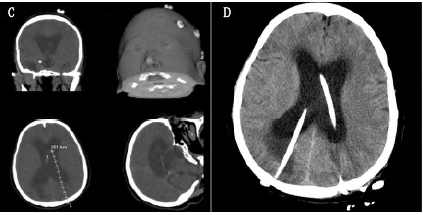
图2 超声导航图像及术后影像学检查。C:将数据导入超声导航,并在超声导航下确定穿刺点、穿刺方向及穿刺深度;D:术后第一日头部CT
2.讨论
脑积水的治疗以手术治疗为主,其中脑室腹腔分流术是主要治疗手段。脑室腹腔分流手术操作本身较为简单,但如操作不当术后并发症出现的概率较高。如术后易出现引流管位置欠佳、误穿至正常脑组织、反复穿刺所致穿刺隧道出血等等,影响疗效,甚至提高致死、致残率,增加患者经济负担。脑室腹腔分流术各个操作步骤中脑室穿刺的准确性尤为重要。需要精准的穿刺点及穿刺方向。
2.1 额角穿刺与枕角穿刺比较
额角穿刺行脑室腹腔分流术的优点在于与枕角穿刺相比较,穿刺准确率高(没有导航辅助的传统穿刺下),但除穿刺点的手术切口外,在同侧枕部另需一切口,此两切口间需造隧道,供分流管走行。枕角穿刺仅需枕部切口,手术操作较额角穿刺简便,手术副损伤较额角穿刺小。另外,额角穿刺较枕角穿刺多一切口,增加感染发生率。
传统脑室腹腔分流术虽术前按头部体表标志常规测量并确定头皮穿刺点,但因受头部移位、头颅发育的不同、头皮松紧度及术者经验的影响,术后仍可在部分患者当中发现穿刺位置、穿刺方向、穿刺深度、引流管位置等不理想的问题。术中超声导航可弥补传统脑室穿刺术中的不足之处。
随着超声仪器发展,图像质量不断提高以及三维超声成像等新技术的出现,目前术中超声技术已广泛应用于神经外科手术当中。超声具有原理简单、经济、操作简便等诸多优点,可实时扫描图像与术前影像资料结合,有助于术者识别颅内结构。故超声导航辅助下枕角穿刺显然优于单纯传统额角及枕角穿刺行脑室腹腔分流术。
2.2 超声导航与神经导航的比较
两种导航共同具有的优点在于均可精准术中定位及进行实时导航。超声导航与神经导航相比较操作简单快速,无需术前规划,无需头架固定,避免了头颅钉造成的副损伤,可减少手术并发症。我们在此次脑室腹腔分流术中,利用术前头部CT薄扫数据导入结合术中超声导航的方法使侧脑室枕角穿刺实现了一次性穿刺成功,术后复查显示达到预期效果。超声导航的辅助对脑室腹腔分流术中侧脑室枕角穿刺有较大的帮助,具有较好的应用前景。