Gorham‐Stout综合征(Gorham‐Stout syndrome,GSS),病名繁多,又称大块骨质溶解症(massive osteolysis,MOL)、侵袭性血管瘤病、鬼怪骨、幻影骨、消失骨、幽灵骨、急性自发性骨吸收、Gorham综合征等,是一种以大块骨质溶解为特征的类肿瘤样骨损害。
1838年Jackson首先发现1例发病于肱骨的患者,1955年Gorham和Stout系统报道了24例患者。迄今为止国内外文献共报道200余例。现报告1例,并结合文献进行讨论。
1资料与方法
1.1临床资料
患者,男,40岁。因“手指自发缩短10年,加重并皮肤瘢痕2年”于2013年4月11日收住皖南医学院附属弋矶山医院风湿免疫科。患者10年前无明显诱因出现双侧手指骨端对称性缩短,无明显疼痛,生活能自理。4年前因活动后气喘、胸闷于某院住院检查,诊断为:间质性肺炎,胸膜增厚原因待查。2年前出现右面部无痛性凹陷,渐加重,无明显张口受阻及咀嚼困难,且手、足、胸、腹背部出现红色无痛性疤痕,搔抓破溃后极易加重扩大,无明显瘙痒。近2年体重下降10kg。
查体:胸腹部、双手伸面可见大片暗红色皮疹(图1,2),高于皮面,无痛及瘙痒。浅淋巴结无肿大。面部及双脚背面可见散在色素沉着斑。右侧面部凹陷,胸廓稍畸形塌陷、右侧明显,手指脚趾均显著缩短,局部软组织触之如海绵状。心肺听诊无明显异常,肝、脾肋下未触及,病理反射未引出。
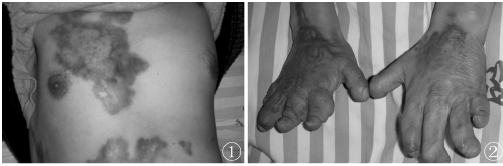
图1,2胸腹部、双手伸面见大片暗红色皮疹,高于皮面
实验室检查:血、尿、便常规正常;ESR26mm/h,CRP16mg/L;肝肾功能正常;RF27.2IU/ml,抗O正常,抗CCP抗体阴性;抗核抗体1:320(+),盐水可提取核抗原系统抗体谱阴性,免疫球蛋白:IgG13.13g/L,IgA1.64g/L,IgM0.74g/L,C31.08G/L,C40.12G/L,ds‐DNA(‐);风疹病毒抗体IgG(‐),巨细胞病毒抗体IgG(‐),单纯疱疹病毒Ⅰ型IgG(‐)。血钙、磷水平正常,血AKP正常,血清铁蛋白、CEA、AFP等肿瘤标志物水平均正常。
1.2检查方法
X线平片检查使用GE口腔全景机、PHILIPSDR机,摄取口腔全景DR片、胸部、双手、足DR正位片。CT检查采用Philips Brilliance 64层螺旋CT机进行扫描采集,患者取仰卧位,扫描范围包括头颅、颌面部、胸部、双手,部分扫描图像行1.25mm薄层重建后传至工作站,行多平面重建(MPR)、容积再现技术(VRT),横断面影像结合重建后的二维或三维图像从多角度、多方位观察。MRI检查采用GEHDxt3.0T超导型MR扫描仪,头颈联合线圈,患者行横轴位及冠状位快速自旋回波T1WI、fsT2WI扫描。扫描参数:层厚3~5mm;间距0mm;T1WI TE 10ms,TR 360ms;fs T2WI TE 69ms,TR 3460ms,TI 0ms。
2结果
影像学检查:口腔全景DR片示右侧下颌支大部分消失,仅残留髁突,残端变尖呈“削笔尖”状(图3);胸部DR正位片示左下胸廓稍塌陷,两侧部分肋骨骨质吸收破坏;双手、足DR正位片示双手、足中远节指(趾)骨骨质不同程度吸收破坏,残端毛糙、部分呈“削笔尖”状,左侧第一指掌关节脱位(图4,5);诸病变区均未见骨膜反应及肿瘤骨。
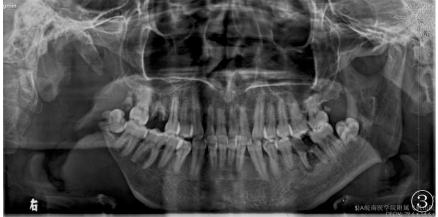
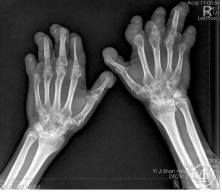
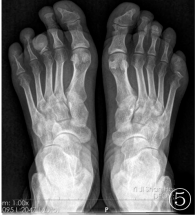
图3口腔全景DR片示右侧下颌支大部分消失,仅残留髁突,残端变尖呈“削笔尖”状;图4,5双手、足DR正位片示双手、足中远节指(趾)骨骨质不同程度的吸收破坏,残端毛糙、部分呈“削笔尖”状,左侧第一指掌关节脱位;诸病变区均未见骨膜反应及肿瘤骨
CT结合三维重建示下颌支骨质大部分消失,右侧颞颌关节空虚,残留的下颌小头向颞颌关节前下方移位,残端毛糙呈“笔尖”状改变(图6);两侧胸廓塌陷,右下胸膜明显增厚,两肺呈轻度间质性炎症伴部分间质纤维化改变(图7,8),两侧多根肋骨部分骨质吸收缺损(图9);双手三维片更直观地显示了中远节指骨缺损、吸收,部分关节错位,周围软组织挛缩、变形。
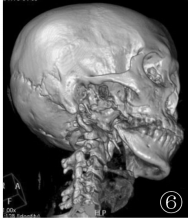
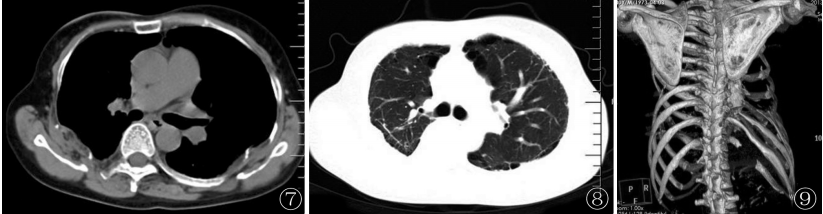
图6CT三维重建示下颌支骨质大部分消失,右侧颞颌关节空虚,残留的下颌小头向颞颌关节前下方移位;图7,8胸部CT示右下胸膜明显增厚并呈片团状向肺野内突入,两肺呈轻度间质性炎症伴部分间质纤维化改变,两侧多根肋骨部分骨质吸收缺损;图9 CT三维重建直观显示部分肋骨缺损
MRI可见残留右侧下颌小头周围少许长T1、T2异常信号渗出影环绕,下颌小头骨髓腔内也见少许渗出水肿改变(图10,11)。
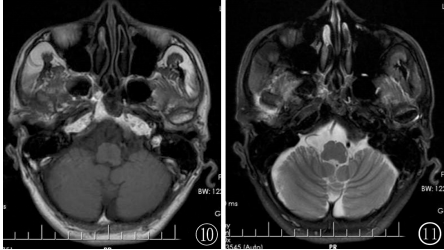
图10,11MRI可见残留的右侧下颌小头周围少许长T1、T2异常信号渗出影环绕,下颌小头骨髓腔内也见少许渗出水肿改变
全身核素骨显像示右侧第9、10后肋处轻度放射性浓聚影,双侧肩关节、肘关节、膝关节及踝关节处轻度对称性放射性浓聚影,余骨未见明显异常浓聚及稀疏影。胸膜活检病理检查:胸膜病变穿刺活检见“右侧胸膜”横纹肌及纤维组织,并可见间皮细胞增生,有少量含铁血黄素沉着。右侧第五肋骨穿刺活检见成骨细胞明显减少,而血管和纤维组织增生,血管被纤维组织分为嵌套结构(图12)。
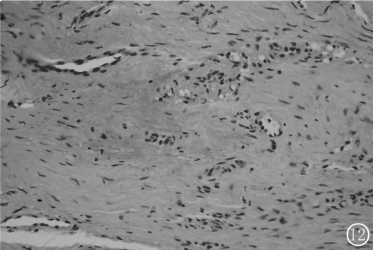
图12胸膜病变穿刺活检见“右侧胸膜”横纹肌及纤维组织,并可见间皮细胞增生,有少量含铁血黄素沉着(HE×10)
3讨论
3.1病因、发病机制、病理及临床特点
本病病因与发病机制不明。该病无明显遗传倾向,可能与外伤、感染等有关。陈明等发现GSS患者头发中的微量元素含量与正常人和其他骨骼疾病患者有很多区别:Na和K含量异常高并且K高于Na;有害元素Cd是正常人的2倍,而有益元素Cr和Zn不足。
其发病机制有3种学说:①破骨细胞作用;②血管作用;③机械性压迫。外伤或其他因素引起破骨细胞的分化及功能调节出现病理性紊乱,使得高活性的破骨细胞数目增加而导致骨吸收增加,吸收的骨组织被血管纤维组织代替。
近年来多数学者认为其与血管淋巴管畸形导致的循环障碍或骨的血管淋巴管瘤病有关。有一种观点认为,“鬼怪骨”是由骨的毛细血管和淋巴管异常增生侵蚀骨骼而致,联想到树藤能把大树活活缠死,那么增生的淋巴管瘤或血管瘤耗氧增加,导致骨质吸收、溶化,被血管纤维组织代替。其中,破骨细胞可能起了关键作用。
病理特征是进展迅速的局部大块骨质溶解及脉管组织增生,同时以缺乏新生骨为典型特征。有人发现本病早期以血管增生为主,晚期以纤维组织增生为主,并逐渐取代增生的血管组织。本病发病年龄从婴儿期到75岁,特别好发于5~25岁,无明显性别差异。本病一般无全身症状,局部表现为疼痛、肿胀、畸形和软组织挛缩进行性加重。早期病变局限性于一块骨,常以局部疼痛、肿胀、患肢无力,运动受限或病理性骨折为首发症状。本病常发生于颌骨、肩胛骨、肋骨、椎体、骨盆,可侵犯单个或多个骨骼,随病情进展逐渐扩大直至同一部位骨骼全部溶解消失为止,也有跨关节发展的倾向。
霍萌等发现骨质破坏范围和淋巴循环异常位有一定的关系,淋巴循环通路障碍持续存在时,骨内病变呈渐进性发展。若侵犯肋骨或胸壁,常会发生胸导管阻塞继发乳糜胸。本例患者同时侵犯下颌骨、多根肋骨、两手(足)中远节指骨,并侵犯胸壁致胸膜广泛增厚,同时两肺有间质性炎症及间质纤维化改变。
Johnstun等报道仅5/220(2.27%)患者有皮肤损害,且软组织损害区是相应骨受累区的反映。而本例患者胸腹部、双手伸面可见大片暗红色皮疹,高于皮面,无痛及瘙痒,右侧颌面部及双脚背面也可见散在色素沉着斑,局部软组织触之如海绵状,且软组织色素沉着区是相应骨受累区,符合GSS皮肤损害表现。
3.2影像学特征
X线检查是本病最可靠的影像学检查方法。Collins等将其骨影像表现分为4期:初期为局部碎屑或虫蚀样病变;继之有骨质的进一步破坏、骨变形;进一步进展可出现骨皮质破坏、周围组织、脏器受累,最后出现受累部位骨缺失。残端多呈削笔状,无骨质增生硬化、骨膜反应、瘤骨及软组织肿物形成。CT能够准确评估骨质破坏的范围,特别是复杂部位。三维重建更可较直观地显示病变区的骨缺损。
本例患者CT结合重建图像清晰地显示了右侧下颌支骨质破坏缺损的范围及残留下颌小头的脱位。胸部CT也补充了平片的不足,除了多根肋骨受侵的情况,也显示了两肺间质性改变及胸膜的广泛增厚。MRI表现为病变处正常骨髓信号被异常信号取代,信号强度随病变组织成分不同而变化。早期因血管组织增生T1WI呈略低信号,T2WI呈明显高信号。晚期因纤维组织取代血管组织,T1WI和T2WI均呈低信号。本例X线DR片示右侧下颌支、多根肋骨、双手(足)多发中远节指(趾)骨质吸收溶解,残端骨呈“削笔尖”状,溶骨区无骨膜反应;CT结合二维及三维重建直观地显示了骨质破坏的范围、周围软组织萎缩;MRI的T2高信号渗出改变反映了右侧下颌小头病变仍处于活动期。
X线、CT及MRI所见,均符合GSS的影像表现。而全身核素骨显像主要使用亚甲基二磷酸盐(99mTc‐MDP)和羟亚甲基二磷酸盐(99mTc‐HMDP),通常延迟显像病损区核素摄入量减低,而病损周围核素摄入量则增高。
3.3鉴别诊断
GSS主要需与以下多种疾病相鉴别:①恶性骨肿瘤:局部可见骨质破坏,软组织明显肿胀,并伴有局部疼痛,X线检查可见呈针状或者放射状的骨膜反应和瘤骨形成。晚期临床可出现多发转移及恶病质;②血管瘤:病变呈局限性、膨胀性,镜下见弥漫分布的薄壁血管,管腔扩张、充血,部分血管内皮增生;③特发性肢端骨质溶解症:主要表现是手足骨进行性骨质吸收,多起始于指(趾)骨远端,无骨膜反应及骨质增生,与本病有雷同之处。但该病有家族聚集性,为常染色体显性遗传;并伴指(趾)端软组织肿胀、溃烂、增粗、变短呈“杵状”;骨质溶解远端多呈“平截状”或“杯口状”;④骨嗜酸性肉芽肿:好发于青少年及儿童,病变呈穿凿样溶骨性破坏,骨皮质变薄,边缘骨质可硬化,周围可见骨膜反应,并可见肿胀的软组织形成。MRI可见周围骨髓和软组织水肿。实验室检查见嗜酸性粒细胞增多及血沉增快。
3.4治疗和预后
本病的进展和预后取决于病变所发生的部位。如侵犯肋骨、胸骨及椎体,则可引起严重的脊髓神经或肺的损伤等严重并发症,通过破坏胸导管引起乳糜胸,导致病情危急,甚至死亡。目前临床尚无特殊有效的治疗方法,临床常用的疗法有放射治疗、早期手术治疗、降钙素及二磷酸盐抗吸收治疗、干扰素治疗、植骨术、截肢术、假体置换术等外科治疗或制动牵引等。本病具有自限性,部分病例经治疗观察几年内处于稳定状态。但骨质溶解后多无再生能力,导致功能障碍。