黑色素性神经鞘瘤是一种缓慢生长的神经鞘瘤,生物学行为不是一种纯良性肿瘤。由不同的黑色素产生施万细胞组成,并且具有转移潜能。MS罕见,占所有神经鞘瘤的1%以下,偏好于脊神经受累。黑色素性神经鞘瘤可发生在10~92岁的患者,其发病高峰年龄为30~40岁,无性别优势。我科于2017年11月收治1例颈椎椎管内髓外黑色素性神经鞘瘤复发患者,报道如下。
临床资料
患者女性,70岁,因“颈椎后路肿物切除术后12年,颈部疼痛伴四肢麻木、无力2年,加重6个月”入院。查体:颈部正中部见约8CM左右手术瘢痕,双上肢皮肤触觉明显减退,躯干脐平面以下及双下肢皮肤感觉减退;四肢肌力4+级,双侧Hoffmann征(+);双侧Babinski征(+),双侧肱二头肌腱反射(+++),双侧膝腱反射(+++)。查颈椎MRI示:C1、2椎体水平椎管右侧占位,结合病史(患者曾因黑色素性神经鞘瘤行手术切除),考虑为黑色素性神经鞘瘤复发。未行颈椎MRI增强检查。
患者曾于2005年1月因“颈部疼痛8个月,双上肢麻木、四肢无力6个月入院”,当时查体:压颈试验(+),臂丛神经牵拉试验(+),肱二头肌肌力4级,肱三头肌肌力3+级,握力3+级,双上肢皮肤减退,膝腱反射亢进,Babinski征(±)。颈椎MRI示:C1、2椎体水平椎管右侧占位(图1~3)。行颈椎后路肿物切除术,手术所见(图4、5):肿瘤位于C2-3水平硬膜外偏右有囊性实物,约3×2×1.5CM,与硬膜粘连,包膜尚完整,呈暗黑色,其内充满黑色粘块状物质,将肿物切除,见局部硬膜有散在黑色斑点,探查硬膜内无肿瘤侵犯,关闭硬膜切口。手术顺利,术后恢复可。术后病理:符合黑色素性神经鞘瘤(图7)。
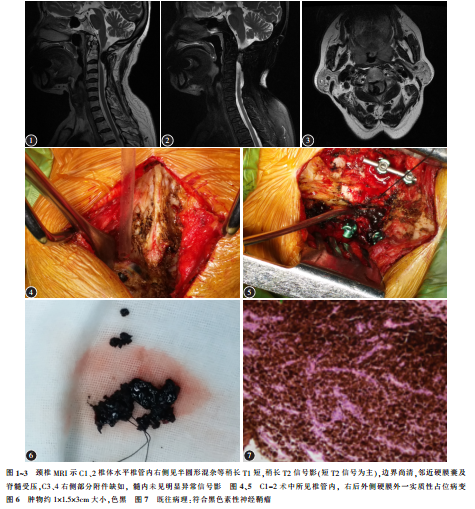
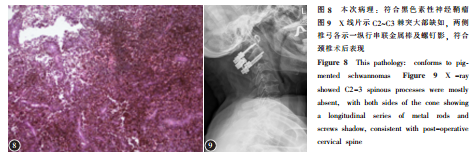
本次患者入院后完善各项检查,在全麻下行颈椎后路椎板切除减压、椎管内占位切除内固定术。手术中见C2椎板远端瘢痕组织增生,C1、C2椎板间隙右侧软组织占位病变,约1×2CM大小,色黑,分叶状,边界尚清,基底部深入椎管内。探查见C1-2椎管内,右后外侧硬膜外一实质性占位病变,脊髓受压左移;上界达C1后弓水平;下界达C2椎板下方,并于周围瘢痕粘连;外侧与C1、2椎板间隙右侧椎管外占位连续;内侧与脊髓硬膜关系密切,边界不清;前方达椎管前方。予双极电凝辅助下小心分离椎管内占位病变,将肿物完整切除,术中未切除C2神经根。肿瘤切除后探查硬膜无明显破裂,硬膜右后外侧与肿物关系密切部位颜色暗黑,弹性差。予双极电凝局部电凝灭活。切除组织送病理。病理:颈椎椎管内符合黑色素性神经鞘瘤(图8)。复查颈椎X线示:“符合颈椎术后表现”(图9)。术后感四肢麻木无力症状较前缓解,躯体“束带感”较前明显减轻,双手皮肤感觉略减退,双下肢皮肤感觉减退不明显,四肢肌力5-级。术后随访7个月,未见肿瘤复发和转移。
讨论
MS是源自祖细胞的神经嵴细胞。好发于椎旁神经根,特别是颈段和胸段脊神经根,部分可发生于腰椎和骶尾部,也可见于四肢和躯干软组织,偶尔发生在眼眶,口腔,皮肤和消化道的自主神经。症状与肿瘤位置有关,35.5%的患者可出现脊神经或其他神经受累的表现,引起下肢疼痛、麻木,无力等症状。在13%的病例中,可见邻近器官机械性功能障碍。距今报告的病例不足200例。最早自1932年黑色神经鞘瘤被Millar描述为神经节细胞恶性黑色素肿瘤,1975年Fu等人将其命名为黑色素细胞神经鞘瘤。中枢神经系统原发性黑色素瘤起源于软脊膜黑色素细胞,病理类型:良性脑脊膜黑色素瘤、恶性黑色素瘤和间变中间型黑色素瘤。临床上无特异性表现,形态学依据是诊断学关键。MS与中枢神经系统原发性黑色素瘤的细胞肿瘤均含有较多黑色素沉着,临床诊断时容易混淆,需结合病史、影像学检查及病理特点予以鉴别。
MRI是评估脊髓损伤的首选方法,在MRI上占位性病变通常边界清楚。由于黑色素中的顺磁自由基,主要表现为T1WI高信号、T2WI低信号,但MRI表现可因黑色素的分布、含量而异,只有肿瘤内黑色素细胞含量>10%时MRIT1WI呈高信号、T2WI呈低信号。T2WI上的低信号是黑色素瘤的一个特征,但在所有黑色素瘤中仅占25%左右。黑色素在肿瘤中的不均匀分布和血肿的出现可导致病变出现不均匀信号,使MRI表现更具复杂性,其可表现出轻度,中度和强烈增强。MRI影像学特点将黑色素瘤分为四型:(1)黑色素型;(2)非黑色素型(3)出血型;(4)混合型。其中70%病灶为黑色素型。神经鞘瘤容易和椎管内黑色素瘤混淆,影像学主要依靠信号强度特点鉴别,椎管内原发性黑色素瘤MRI特征主要取决于细胞内黑色素含量的多少,72%为短T1、短T2的特征性表现。但是早期诊断仍很困难,尚需依靠术后病理结果。
MS依靠病理确诊,病理特点多数MS多数周界清楚或有包膜,棕褐色或灰蓝色,色素含量不等。最常见的是孤立的,圆形或卵圆形,但可见多发性肿瘤,肿瘤被一层薄的纤维膜所覆盖,可限制其周围浸润。肿瘤直径0.5~26.0CM,大部分病变最大直径约5CM,质软、质韧或质硬;肿瘤切面柏油样;可见相邻骨侵蚀。
镜下,低倍镜下呈分叶状,常浸润邻近的纤维脂肪组织。瘤细胞由条束状或交织状排列的梭形细胞至上皮样细胞组成,细胞核圆形,卵圆形或细长,染色质均匀分布,核仁小而明显,核分裂象少见,约30%的病例可见坏死。所有病例均含有色素,多少不等,因例而异。40%的病例可见砂粒体样钙化。肿瘤的特征是在肿瘤细胞和相关的黑素细胞中积累黑色素,细胞质色素变化很大。色素显示为Fontana-Masson黑色素银染色阳性,普鲁士蓝和高碘酸-希夫(PAS)染色阴性。免疫组织化学染色瘤细胞表达S-100、HMB45、MelanA,不表达GFAP。而中枢神经系统原发性黑色素瘤常无包膜,呈胶冻样,镜下见梭形细胞内色素沉着、砂粒体、胞质内假包涵体或脂肪细胞成分,肿瘤细胞无显著核仁。其免疫表型Vimentin、HMB-45和S-100蛋白阳性,EMA、GFAP和NSE阴性。MS局部复发后可发生恶化,如瘤内出现细胞核增大,异型性明显,核染色质呈空泡状,可见明显的大核仁,核分裂象易见(包括病理性核分裂),有广泛的坏死及浸润周围组织则提示恶变可能,但是恶性肿瘤的标准并不完善。本例患者既往病理切片及本次手术病理切片显示切除组织符合黑色素性神经鞘瘤表现,但是黑色素多,免疫组化效果不佳。
肿瘤全切除是MS的首选治疗方法,防止术后复发及恶变非常重要。MS的预后不可预测,有较高的复发率和转移率,复发率约35%,转移率约44%。这种复发仅在部分切除的肿瘤中发现。由于肿瘤血供丰富,禁忌离断肿瘤血供前盲目进行瘤内分块切除,术中应仔细分离肿瘤与硬脊膜、软脊膜、脊髓的粘连。如果肿瘤和脊髓之间发生紧密粘连,应避免强行剥离粘连,在此情况下,应该留下残留的肿瘤包膜以防止强行剥离造成脊髓损伤,并应对部分切除肿瘤的患者进行术后放疗。脊柱MS可用立体定向脊柱放射外科治疗,使用高度聚焦的放射线束来靶向脊柱肿瘤,这是一种微创技术,该手术对肿瘤周围的健康组织的损伤最小。但是对于MS的辅助治疗指南尚未正式实施。
本例患者第一次术后12年复发,考虑第一次术中瘤体切除有残余、且术后未予放疗所致。本例患者因上次手术所致,瘢痕粘连严重,且肿瘤与脊髓硬膜关系密切,边界不清,无法完整切除,为防止复发术后给予放疗。MS还应与色素性神经纤维瘤、脑膜黑色素细胞瘤、转移性恶性黑色素瘤、软组织透明细胞肉瘤鉴别。
(1)色素性神经纤维瘤。是一种良性皮肤肿瘤,常好发于头颈部,可累及臀部或小腿,与周围组织分界不清,边界无包膜,伴有皮肤色素沉着,镜下:瘤细胞呈细长的梭形或椭圆形,排列散乱,可见Schwann细胞和神经束膜细胞,以及成纤维细胞和肥大细胞肿瘤内色素性细胞呈散在或簇集状分布,胞质内见黑素颗粒。一些病变中可见异常神经节段和WagnerMeissner-like小体。免疫组化:S-100蛋白、HMB45、CD34阳性。但是S-100阳性细胞较神经鞘瘤少,CD34在MS中为阴性。
(2)脑膜黑色素细胞瘤。脑脊膜黑色素瘤也可发生在椎管内,黑色素细胞集中在上颈段,但是肿瘤并不局限于颈段发生,下胸段或胸腰结合段也好发。脑脊膜黑色素瘤生长缓慢,界限清楚,呈结节状生长,少浸润,呈黑色或灰棕黑色,在光镜下:肿瘤细胞由形态一致的梭形(似蓝痣)或上皮样黑色素细胞组成,肿瘤细胞丰富,呈涡轮状、巢状、编席样排列;细胞核大,核仁明显,有显著核沟,核浆低,缺乏异染质,胞浆内含多量黑色素颗粒小体。核分裂象极少。呈嗜伊红的卵圆形或者咖啡豆形核,形态规则、均一,血管周围和肿瘤细胞巢周围有网织纤维包绕,电镜观察肿瘤巢周围缺乏广泛基底膜样物质包绕,细胞间中间连接、桥粒和连接复合体罕见,部分细胞可见树状突起,但无交指状突起,坏死灶、出血及周围组织的浸润罕见。免疫组化表达S-100、Vimentin及HMB45呈强阳性,而GFAP、Cytokeratin和EMA呈阴性,而MS细胞则被广泛的基底膜基质围绕,基底板层有电子致密物聚集,基底膜的沉积物、网织纤维、层连蛋白和Ⅳ型胶原的免疫组化染色对其鉴别诊断大有帮助。MS免疫组化染色Vimentin、HMB45、S-100表达阳性,Leu-7表达阴性。此外,GNAQ基因突变分析也有助于脑膜黑色素细胞瘤与MS鉴别。文献报道,MS仅有少部分有GNAQ基因突变,而几乎所有的脑膜黑色素细胞瘤都存在GNAQ基因突变。
(3)转移性恶性黑色素瘤。是一种常见皮肤恶性肿瘤,能产生黑色素。发病年龄多数在30岁以上,40岁左右为高峰,青春期前较少发病。肿瘤可向中枢神经组织转移,以淋巴转移为主,血液扩散出现较晚。骨转移大部分发生在椎骨,以胸椎为主,也可有脊髓转移,当发生骨转移后,预后往往较差。临床中MRI及骨扫描对肿瘤病灶较为敏感,确诊需要病理诊断,肿瘤组织形态多样,瘤细胞丰富,成实性巢状或条索状排列,多形性和异型性较明显,可有明显嗜酸性大核仁,核沟、核内包涵体易见,核分裂象多见,细胞间粘附性差。免疫组化HMB45、S-100表达阳性,AE1/AE3表达阴性,转移病灶以手术切除肿物姑息治疗为主,并放疗控制肿瘤的发展,改善患者的生存质量。
(4)软组织透明细胞肉瘤。软组织透明细胞肉瘤是一种少见的高度恶性肿瘤,多见于中青年,中位年龄32岁,多发于四肢远端深部组织,尤以足、踝部最为常见,与肌腱腱膜关系密切。表面皮肤无异常。光镜下瘤细胞呈巢状、束状或片状排列,间以纤细或致密的纤维结缔组织间隔;形态相对一致,瘤细胞呈多边形,卵圆形或胖梭形,胞质淡染透明,核仁大而明显,呈圆形或卵圆形,可见明显的嗜酸性核仁,核分裂象不多见,部分可见多核巨细胞。电镜下胞质内见黑色素小体和前黑色素小体。免疫组化Vimentin、HMB45、S-100表达阳性,EMA表达阴性。细胞遗传学t(12;22)(q13;q13)染色体易位及融合基因EWS/ATF1也有助于对转移性恶性黑色素瘤的诊断。
总之,椎管内髓外黑色素性神经鞘瘤复发临床罕见,其诊断依靠病理学特征,应注意与黑色素瘤等相鉴别。术中应离断肿瘤血供,完整切除瘤体,对于粘连严重,无法完整切除者,应术后放疗,防止复发和转移。