病例资料
患者女性,17岁,因“右上腹痛1月余,加重伴皮肤巩膜黄染5d”入院。
1个月前无明显诱因出现腹痛,主要位于中上腹,呈间隙性胀痛,夜间腹痛明显,未行任何处理。5d前,腹痛明显加重伴全身皮肤巩膜黄染,陶土样大便,尿色呈深黄色;至当地医院就诊,胆红素及转氨酶明显升高;行腹部CT检查提示:胆总管囊肿可能。为求进一步治疗来本院就诊,以“胆总管囊肿”入院.
查体:体温36.4℃,脉搏74次/min,呼吸18次/min,血压116/72 mmHg;全身皮肤巩膜重度黄染,腹部压痛,以中上腹为甚,无反跳痛,右侧肋缘下可扪及一大小约15cm×10cm包块;墨菲征阳性,肝区轻度叩击痛,双肾区无叩击痛,肠鸣音正常。
血常规:白细胞6.25×109/L,中性粒细胞百分比59.9%,淋巴细胞百分比29.3%,血小板250×109/L,血红蛋白133g/L。
肝肾功能:ALT 188U/L,AST 136U/L,GGT 448U/L,直接胆红素87.9μmol/L,间接胆红素21.5μmol/L,白蛋白(Alb)40.8g/L,K+ 3.56 mmol/L,Na+ 139.4 mmol/L,Cl- 106.3 mmol/L,Ca2+ 2.32 mmol/L,肌酐64.0 mmol/L,尿素氮2.7 mmol/L;血淀粉酶58.0 U/L;
尿常规:胆红素(+++),尿胆原(++);
感染指标:降钙素原0.12 ng/ml,C反应蛋白112mg/L;
凝血常规、大便常规未见明显异常。
肿瘤标志物:糖类抗原125 16.81μ/ml,糖类抗原19-9 22.45 IU/ml,癌胚抗原1.67 ng/ml,甲胎蛋白2.18 ng/ml。
胸片检查:双下肺纹理稍增强、模糊,余未见明显异常。
心电图检查:正常。
上、中腹部磁共振成像:(1)胆总管明显囊柱状扩张、肝总管及左右肝管呈不规则囊样扩张,考虑先天性胆总管囊肿,合并胆总管感染性病变累及胰头可能;(2)胆囊急性炎症;(3)肝及右肾受压表现;(4)磁共振胰胆管造影示:胆总管呈不规则柱状明显扩张,上下径约为17.4 cm,最大横径约为9.6 cm(图1a~c),肝总管及左右肝管呈不规则囊样扩张,继发远端胆管轻度扩张。
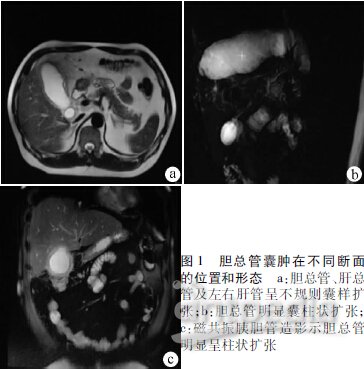
初步诊断:(1)先天性胆总管囊肿;(2)急性胆囊炎;(3)梗阻性黄疸。
入院后完善术前准备,在全麻下行胆囊切除术、胆总管囊肿切除、肝门部胆管整形、胆肠吻合术和肠肠吻合术。取右肋缘下斜反“L”形切口,术中探查见胆管巨大囊肿,上至肝门部,下至胰腺段,大小约为17cm×10cm,右前叶肝管、右后叶肝管及左肝管均开口于胆管囊肿;胆囊明显肿大,胆囊管开口于胆管囊肿,肝固有动脉紧贴胆管囊肿,术中明确诊断为“I型胆总管囊肿”。遂行胆囊切除术、下端胆总管封闭术,并将上端三支肝管分别整形并列成一大口,将距离Treizs韧带约40cm的空肠提至肝门部行胆管与空肠的端侧吻合(结肠后),再距离吻合口25cm处行空肠侧侧吻合术(布朗式吻合),于胆肠吻合口及胰腺后方各留置腹腔引流管1根,术中出血约100ml,未输血。
术后病理诊断:(1)(胆管)浆液性囊肿;(2)慢性胆囊炎。住院23d,术后13d治愈出院。
讨论
先天性胆总管囊肿是临床中少见的胆道疾病之一,一般在婴幼儿及青少年时期出现症状。目前该病的发病机制仍没有统一的定论,主要包括胆管发育异常、胰胆管汇合异常、病毒感染等原因。腹痛、黄疸、腹部包块为典型的三联征,临床上一旦确诊,主张早期手术治疗,手术方式主要包括:
(1)囊肿内引流术:将胆管囊肿与空肠行侧侧吻合,但因术后常出现吻合口狭窄、胰液反流、囊内结石形成、癌变等并发症而弃用;
(2)囊肿外引流术:主要针对合并急性化脓性胆管炎、胆汁性腹膜炎等严重胆道感染的患者。此类患者先行囊肿外引流术,解除梗阻,待病情改善后,于术后3个月再行根治术;
(3)肝总管十二指肠间置肠管吻合术:该术式的手术难度相对较大,降低溃疡发生率不明显,不作为首选术式;
(4)胰十二指肠切除术:主要适用于先天胆总管囊肿发生癌变者;
(5)射频消融:Wang等首次报道了射频消融是治疗先天性胆总管囊肿一种可行的新手段;
(6)胆总管囊肿切除+肝总管空肠Roux-en-Y吻合术:该术式为现阶段临床上公认的I型囊肿首选治疗手段,其术后并发症少,临床效果得到充分肯定。
本例患者临床症状典型,同时具备“三联征”,且腹痛为首发症状,肿块巨大,最长上下径为17.4cm,最长横径约为9.6cm;侵犯范围大,向上超过左右肝管汇合部,达到肝门部,向下紧贴胰腺段,后方和尾状叶致密粘连,且紧贴肝固有动脉。根据Todani等的分型方法,术中证实为I型胆总管囊肿,囊肿根治术为其最理想的手术方式。患者术后前两天有发热,最高体温39.3℃,经对症处理后体温恢复至正常;术后第3d黄疸明显减轻,术后肝功能酶学指标一过性升高,ALT最高约1180 U/L,AST最高约为847 U/L,经保肝治疗后,逐渐恢复正常,这也提示,胆总管梗阻一旦解除,患者症状、体征、肝功能均明显改善,术后未出现胆漏、胆管炎等并发症。
对于I型先天性胆总管囊肿,完整胆总管囊肿切除术+肝管空肠Roux-en-Y吻合术是其标准的手术方式,可明显减少胆汁淤积和胆管癌的发生率。然而本例患者具有一定的特殊性:囊肿侵犯到左右肝管汇合处以上,切除分叉处以上所有的病变肝管,然后将左肝管、右前、右后肝管整形后并列与空肠侧行胆肠吻合,跟标准的胆总管囊肿切除术+肝总管空肠Roux-en-Y吻合术不一样,这种术式Ammori等曾报道过,可为巨大先天性胆总管囊肿的手术方式提供一种选择。本例患者的手术体会:
(1)力争彻底切除囊肿,因囊肿无上皮细胞,术后易复发,且本身也是癌前疾病,若囊肿不能彻底切除,术后易并发胆道系统癌症。彻底切除胆总管囊肿能同时消除致病因素和癌变前的囊肿组织两个致病环节,可明显降低术后并发症。
(2)吻合口足够大,吻合口太小易导致吻合口狭窄,一般建议2~3cm为宜。
(3)警惕胰胆管异常汇合,术中在分离胆总管囊肿时,应清楚辨别其界限,并注意有无胰胆管异常汇合。
(4)早期手术,因先天性胆总管囊肿存在较高的癌变率,一旦确诊为胆总管囊肿,尽早行手术治疗。
综上所述,对于巨大先天性胆总管囊肿,术前评估非常重要,腹部B超为首选,磁共振胰胆管造影为诊断金标准。对囊肿的形态、大小、位置,侵及的范围以及与周围组织、器官、血管的关系的定位对手术方式的选择有积极重要的意义。术中要仔细解剖,注意完整剥离囊肿,以免术后复发,甚至癌变,严重影响预后。同时由于囊肿长期的炎症刺激,与周围组织、血管、胰管可形成致密的粘连,分离时不要因为一味追求囊肿彻底切除而损伤周围的血管,尤其是门静脉;如完全切除囊肿有困难,可用电刀灼烧黏膜或者是用酒精、碘伏破坏囊肿的黏膜层而保留纤维层,可减少不必要的出血,降低残余囊肿恶变的可能性。