1.病历摘要
女,73岁;因“左眼视物模糊伴上睑下垂1个月,右眼上睑下垂3d”于2016年9月入院。查体:左眼视力下降,左眼视力0.05,右眼0.1;双侧眼上睑下垂,两眼上睑不能抬起,眼球运动部分受限。眼底检查见左眼视盘水肿,边界欠清;未见其他明显异常体征。血生化、血常规等检查未见明显异常。
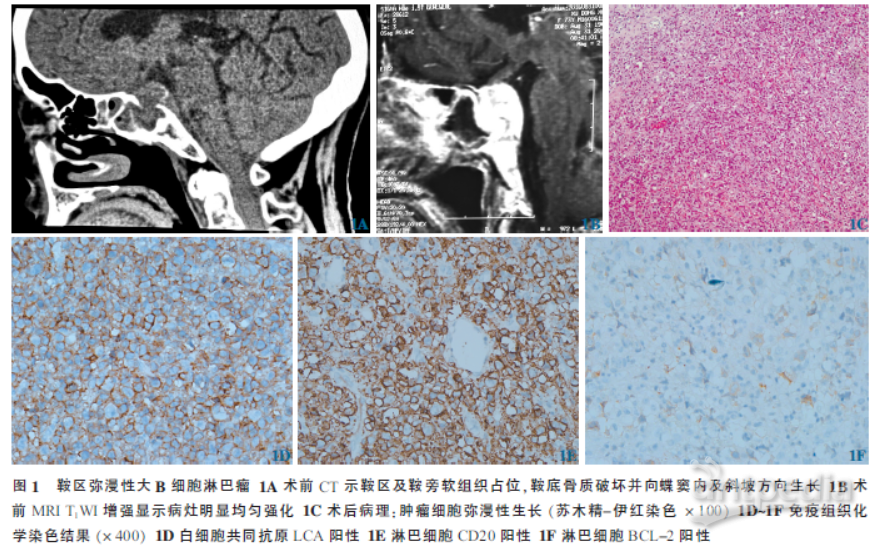
CT检查示鞍区及鞍旁软组织占位,鞍底骨质破坏并向蝶窦内及斜坡方向生长。MRI检查示:病灶T1WI呈均匀等或稍低信号,增强后均匀、明显强化,向斜坡方向生长。行经鼻蝶入路活检术,术中见鞍底局部骨质破坏,肿瘤已突破鞍底硬脑膜向蝶窦内生长,肿瘤组织呈灰白色,血供丰富,并侵犯海绵窦,部分切除以上病变组织后,重建鞍底。肿瘤部分切除,术后病人恢复顺利,左眼视物模糊症状部分改善,上睑下垂症状无变化。组织学及免疫组织化学检查示:淋巴细胞弥漫分布,大小基本一致,部分核偏位;肿瘤细胞LCA、CD20、CD79α、CD10、CD5、BCL-2、VINMENTIN阳性,CD10部分阳性,CD3、BCL-6、MUM-1、CK、GFAP、CD30、CD117、AFP、EMA阴性,Ki-67约90%;病理诊断为弥漫性大B细胞淋巴瘤。术后病人放弃放、化疗,失随访。
2.讨论
鞍区病变鉴别诊断包括:垂体腺瘤、颅咽管瘤、脑膜瘤、神经胶质瘤、转移瘤、生殖细胞瘤、血管病变、肉芽肿、感染性和反应性炎症过程等。鞍区淋巴瘤非常罕见,作为原发性中枢神经系统疾病约占所有颅内肿瘤的3%。其诊断比较困难,容易误诊,这越来越引起临床医生的关注。弥漫性大B细胞淋巴瘤在淋巴系统恶性肿瘤中最常见,也是非霍奇金淋巴瘤中最常见的类型,占所有淋巴瘤的30%;最常发生在中老年病人,男性患病风险略高于女性。
病人常表现为颈部、腹股沟区或腹部有无痛性包块,伴随全身性症状,如发热、体重减轻、盗汗和疲劳等,2%~5%的病例会出现中枢神经系统受累症状。原发性垂体淋巴瘤的具体发病机制仍然存在争论,可能来源于肿瘤正常淋巴细胞转化进入中枢神经系统的炎症过程,或正常淋巴组织在中枢神经系统中的转化。在原发性中枢神经系统淋巴瘤的文献中,已经报道几个危险因素包括获得性免疫缺陷综合征、垂体腺瘤和淋巴细胞性垂体炎,部分与妊娠期和产后相关。
鞍内和鞍旁病变通常导致垂体功能低下和视觉障碍,海绵窦受累可能导致脑神经麻痹,进一步进展到海绵窦和眶尖会导致眼球突出和球后疼痛。在原发性垂体淋巴瘤病人中,69.7%病人会出现垂体前叶功能低下,36%出现尿崩症。中枢神经系统淋巴瘤的影像学表现缺乏特异性,MRI表现为T1WI低信号,T2WI等或高信号,信号均匀或不均匀的类圆形或不规则形病灶,瘤周水肿及占位效应多较轻,增强扫描后明显均一强化,仅根据影像学表现易误诊为垂体瘤或脑膜瘤。
鞍区淋巴瘤病人有占位效应时,会出现以上症状及内分泌改变,但临床表现较垂体瘤没有特异性,这给临床诊断带来挑战。鞍区淋巴瘤根据病史、体检和影像学特征无法诊断,确诊通常依赖于病理结果。鞍区淋巴瘤被认为与中枢神经系统淋巴瘤相似,治疗措施也应相似,这是最近的研究热点。
如果不处理,中枢神经系统淋巴瘤病人生存期较短。在激素功能障碍和对一线药物治疗缺乏反应的情况下,外科活组织检查可帮助确诊,指导进一步辅助治疗,还能解除局部压迫、缓解症状,再辅以放、化疗及免疫调节治疗,甚至部分病人可以治愈。WELLER等阐述次全切除或全切除肿瘤,尤其是安全切除孤立性病变,相比活检术能使病人获得更长的总生存期和无进展生存期。
鞍区淋巴瘤放射治疗所针对的目标区域可能是不同的,尤其是腰椎穿刺阴性病人,鞍区立体定向放射治疗可能是首选,且可限制全脑化疗的副作用;甲氨喋呤治疗引入后病人存活期已大大提高,中位总生存期在22~55个月,这导致中枢神经系统淋巴瘤的治疗由全脑化疗作为主要方式,向结合鞘内甲氨喋呤化疗的方式转化。但难治性和复发病例的预后是很差的。
鞍区作为一个孤立实体,其涉及的解剖区域包括垂体前叶、后叶、海绵窦和脑神经。这些结构的胚胎起源与脑实质不同,来自于血-脑屏障之外。因此,本组认为鞍区淋巴瘤应该是与中枢神经系统淋巴瘤是不一样的实体,治疗措施也应该不同,这需要特定群体的研究来帮助明确该类病人的预后,并且构建此类病人的标准化治疗流程。
总之,非典型鞍区病变应考虑淋巴瘤的可能,活检术联合应用立体定向放射治疗、化疗对淋巴瘤是有效的,免疫治疗的发展可能给淋巴瘤治疗带来新的希望。