1 临床资料
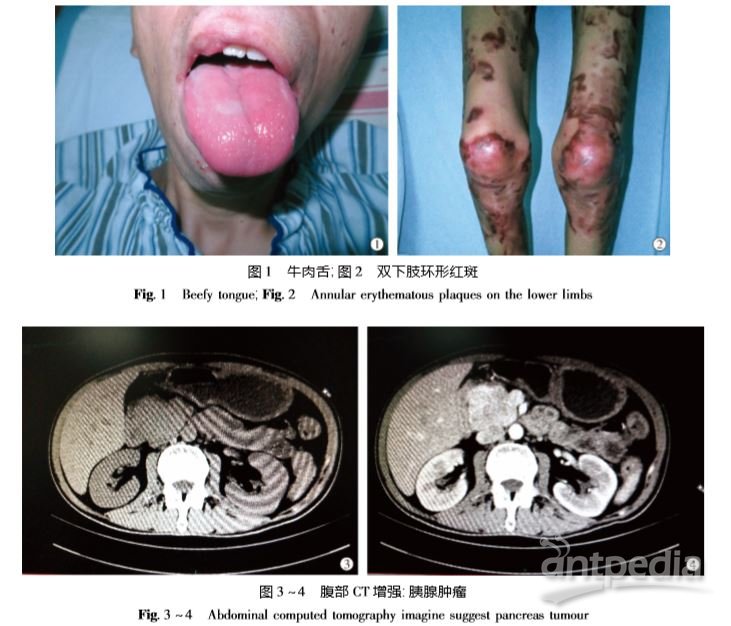
患者男, 44 岁。躯干、四肢出现红斑、糜烂伴痒 4 个月,加重1 个月。患者 4 个月前颜面部、双下肢 出现红斑,伴瘙痒、疼痛感,部分红斑糜烂,少许渗 出,无水疱、脓疱。颜面部皮疹可自行消退,遗留少 许色素沉着。1 个月前,臀部至双下肢多处新发红 斑,伴剧烈疼痛感,就诊于本院。病程中,患者精神、 饮食、睡眠欠佳,大小便正常,体重下降明显。体检: 神清,精神欠佳,消瘦体型,中度贫血貌。舌体鲜红, 呈牛肉舌外观( 图1) 。浅表淋巴结未触及肿大。心 脏、肺、腹部体检无明显异常。皮肤科情况:躯干、四 肢可见散在环形暗红斑,以臀部、双下肢为重,部分 红斑周边高起,呈水波纹样,中央轻度糜烂、坏死、结 痂,部分红斑表皮剥脱,渗出不明显( 图2) 。实验室及影像学检查:血常规示 RBC 3. 04 ×1012 /L[( 4. 30 ~5. 80) × 1012 /L], Hb 84 g/L( 130. 0 ~175. 0 g/L); 红细胞沉降率82 mm/h( 0 ~15 mm/h) ;糖化血红蛋 白9. 9% ( 4. 5% ~ 6. 2%) ; 空腹血糖 9. 9 mmol/L; OGTT 试 验: 餐 后 2 h 血 糖 19. 9 mmol/L ( < 11. 1 mmol/L) ;肿瘤标记物检查示 CA199 213. 3 U/ mL( <37. 0 U/mL) 。胰腺 CT 平扫 + 增强: 胰头区 软组织团块影,密度不均,大小约 5. 8 cm × 3. 7 cm ×7. 1 cm,增强扫描不均匀强化( 图3 ~4) 。左大腿 皮损组织病理示:表皮角化过度伴融合性角化不全, 棘层增生肥厚,皮突下延增宽,可见棘层上部部分细 胞胞浆空泡化和苍白,少数细胞坏死,真皮浅层淋巴 组织细胞浸润( 图 5) 。结合患者病史、典型皮损特 点、糖尿病、贫血、消瘦以及皮肤病理、胰腺 CT 等结果,综合考虑诊断: ①坏死松解性游走性红斑; ②胰 高血糖素瘤综合征。住院期间给予补充氨基酸、复 合维生素、锌剂等综合治疗,患者皮损逐渐消退。建议患者转科行手术切除胰腺肿物,家属考虑治疗花 费高,一直未行手术治疗,病情好转后出院。

2 讨论
胰高血糖素瘤综合征( glucagonoma syndrome, GS) 是以反复发作坏死游走性红斑、血糖升高和胰 腺肿瘤为特征的一种综合征,发病率约为 1/2 000 万[1]。GS 的特征性皮肤损害由 Wilkinson 于 1971 年首先命名为坏死松解性游走性红斑( necrolytic migratory erythema, NME) ,皮损好发于口周、躯干、 腹股沟、臀部、会阴、下肢等部位,为游走性环状、图 案状、多回状暗红色斑,伴水疱、脓疱、糜烂及结痂; 皮疹常周期性自行缓解、消退和发作,外伤、压迫和 摩擦均可诱发或加重本病。 胰高血糖素瘤患者常合并不同程度的贫血、低 白蛋白血症及低氨基酸血症,部分患者可出现血沉 增快及血清锌明显下降。腹部 B 超、腹部 CT + 增 强、腹部 MRI +增强等检查可提示胰腺肿块及其可 能的性质。皮损特征性组织病理变化为: 融合性角 化不全,表皮呈银屑病样增生,表皮下半部或下2/3 正常,而浅层细胞胞浆苍白和淡染,上层“突然”坏 死松解,形成裂隙和水疱[2]。肿瘤组织病理特点为 内分泌肿瘤形态,免疫组织化学示含胰高血糖素颗 粒阳性,提示肿瘤来源于胰岛 A 细胞。 本例患者病程较长,皮损较陈旧,组织病理改变 基本符合 NME 特点。由于本院未开展血清胰高血 糖素检测,故未完善血清胰高血糖素水平检查,患者 胰腺肿瘤未经术后病理明确诊断,本例诊断依据略 显不足。根据患者病史、典型皮损特点、伴糖尿病、 皮肤病理及胰腺 CT 等检查结果,临床诊断: 胰高血 糖素瘤综合征。若患者同意手术治疗,对胰腺肿瘤 标本行病理及免疫组化检查,更加支持此诊断。 有文献报道,糖皮质激素静滴治疗有效,可能与糖皮质激素抑制炎性介质,暂时抑制皮肤炎症反应 有关[3]。相比于化疗、放疗、生长抑素类似物,手术 切除仍然是 GS 的最佳治疗方法[4]。对于复发病 例,如果患者身体条件合适,则首先考虑再次手 术[5]。确诊本病后,平均预期寿命为 3 ~ 7 年[6]。 经过有效治疗可长期存活,已有存活20 年以上的病 例报道[7]。本例患者因自身原因,拒绝手术治疗, 目前患者一般状况良好,皮损未再复发,仍在随 访中。
参考文献。