1.病历摘要
女,38岁;因“头痛进行性加重半月”于2016年3月入院。神经系统检查:视力左侧0.8,右侧0.9,眼底检查轻度视乳头水肿,余无异常。头部CT和MRI检查提示:双侧枕顶部大脑镰旁占位,大小8.0 cm×7.2 cm×8.1 cm,主体位于右侧,CT等密度,MRI等T1、稍长T2信号,增强后肿块明显均匀强化,并可见硬脑膜尾征,右侧脑室受压变形,脑干受压移位,邻近脑沟裂消失,中线结构向左侧移位。行以右侧为主的双侧顶枕开颅,术中见肿瘤起源于顶枕部大脑镰,术中病理为WHOⅠ级脑膜瘤,给予肿瘤SimpsonⅠ级切除。术后病人恢复顺利。住院期间病人出现右侧鼻腔少量清水样鼻涕,未加注意。
出院后鼻腔流液加重,再次入院;实验室检查:流出液体提示脑脊液。行颅底CT扫描并MRI检查,可见右侧筛板局部缺如,脑组织从右侧筛板缺损处下疝入筛窦,右侧鼻旁窦腔内有大量脑脊液信号影,确定漏口位于右侧筛板处。行内镜下脑脊液鼻漏修补术,术中证实右侧筛板局部骨质缺损并脑组织下疝,取自体大腿肌肉塞于漏口处并碘纺纱条压迫。术后脑脊液鼻漏停止,1周后取出纱条未见脑脊液鼻漏。修补术后15d病人连续打嚏喷后出现少量脑脊液鼻漏复发,给予腰椎穿刺置管脑脊液引流,2周后病人脑脊液鼻漏停止,痊愈出院(详见图1)。
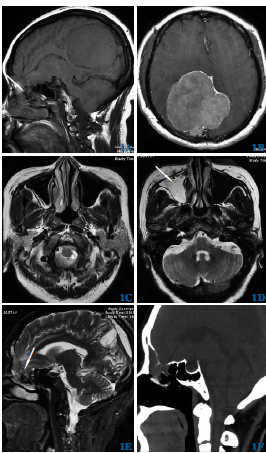
图1 巨大顶枕部脑膜瘤合并脑脊液鼻漏肿瘤切除术前后。1A术前MRI,脑组织从右侧筛板局部骨质处疝入鼻窦腔内(箭头所示);1B术前MRI,右侧顶枕部巨大脑膜瘤,并突入左侧;1C术前MRI,右侧上颌窦无明显脑脊液积聚;1D术后MRI,右侧上颌窦大量脑脊液储溜(箭头所示);1E~1F术后MRI及CT可见肿瘤全切除,右侧颅前窝筛板处局部骨质缺损,脑组织从骨质缺损处下疝入鼻窦腔内(箭头所示)
2.讨论
脑脊液漏分为外伤性、医源性、自发性,其中自发性少见,肿瘤远隔部位的自发性脑脊液漏更少见,脑脊液漏常发生在颅底骨质薄弱处,如筛板、鞍底等区域。发生原因为长期慢性颅内高压侵蚀颅底骨质和硬脑膜所致。筛板是颅前窝底骨质较薄区域,此薄弱点是自发性脑脊液漏最易发生之处。筛板上嗅丝穿过的骨孔也可能闭合不全出现漏口。本病例脑脊液漏经证实发生在筛板区,术中发现局部筛板有较大骨质缺损、局部脑膜破裂和脑组织下疝。肿瘤切除术后发生脑脊液漏的原因可能为:肿瘤切除前颅内高压造成脑组织下疝卡压在漏口处,脑脊液不易流出,肿瘤切除后颅内高压解除,压力减小,脑脊液易于流出。关于本病的处理应早期修补,内镜修补相对无创,为首选推荐治疗方式,修补材料以自体肌筋膜为优。
