肺泡蛋白沉积症(pulmonary alveolar proteinosis,PAP)是一种少见的肺部弥漫性疾病,以前报导较少,近年来逐渐增多,但PAP合并淋巴瘤少见,资料完整的长期影像学追踪观察病例更罕见报导。我们系统追踪观察了经病理证实的PAP合并淋巴瘤1例,现报道如下。
患者男,63岁。1998年3月6日因咳嗽,咳白色泡沫痰或少许粘痰半年,活动后(如上楼)气促半月,抗炎治疗效不佳入院,查:唇、指稍发绀,双肺未闻干湿罗音,颈部、腋窝及腹股沟淋巴结未扪及,肺功能示中度混合性通气功能障碍,PaO263.7mmHg,阅外院2月21肺部CT平扫:双肺广泛弥漫分布结节状或斑片状影,边缘模糊,部分病变内见充气支气管征,肺门、纵隔淋巴结不大,未见胸膜病变,考虑肺泡病变:PAP?肺泡细胞癌?(图1)。

图1 1998年2月21日CT:双肺广泛弥漫分布斑片状或结节状影,边缘模糊,部分病变内见支气管充气征
纤维支气管镜下右下活检">肺活检病理:部分肺泡腔扩张,肺泡内充满絮状物,PAS染色阳性,确诊为PAP,经肺部灌洗治疗后,气促好转,PaO277.4mmHg,复查胸片:病变有吸收。
2003年2月16日因咳嗽,气促加重,咳黄痰,发热,纳差1月余再次入院,查:呼吸稍急促,上氧(氧流量4ml/min)时PaO264.1mmHg,两肺闻及大量湿罗音,白细胞9.7×109/L,中性89.6%,血沉62mm/H,痰培养弗劳地氏枸椽酸杆菌。
2003年2月20日肺部增强CT:较1998年CT,部分肺实质性病变有吸收,见边界相对较清的磨玻璃影及条索状影,以右上叶明显,因合并肺部感染,部分肺见边缘模糊的磨玻璃影或实变,右中叶明显,双侧少量胸水,肺门纵隔淋巴结无明显增大,考虑PAP并感染(图2)。
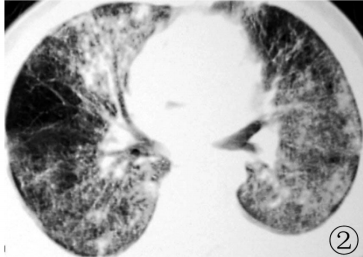
图2 2003年2月20日CT:较98年2月21日CT,部分肺实质性病变有吸收,见边界相对较清的磨玻璃影及条索状影,因合并肺部感染,部分肺见边缘模糊的磨玻璃影或实变,右中叶明显
经抗炎等治疗,咳嗽减轻,黄痰及肺部罗音消失,但体温一直波动在37.5~38.8之间。2月26日因出现下肢浮肿,腹部B超发现腹膜后沿大血管走行有成串的低回声结节,较大者62mm×42mm,3月6日发现左锁骨上淋巴结肿大,3月10日行左锁骨上淋巴结活检,病理报告非霍奇金淋巴瘤(B细胞型,细胞中等分化)。先后5次住院行CHOP化疗及左锁骨上淋巴结放疗1次,2004年以后多次复查腹膜后及其它部位未发现增大淋巴结,2010年12月8日CT及MRI纵隔、腹膜后未发现增大淋巴结。
2003年至今,PAP未作肺部灌洗或粒细胞‐巨噬细胞集落刺激因子(GM‐CSF)等特殊治疗,PaO2波动在69.3~78畅4mmHg,肺功能显示轻‐中度混合性通气功能障碍,中度弥散功能损害,仍然反复咳嗽,有时咳白色泡沫痰,双肺未闻干湿罗音,感冒或感染后气促加重,痰咳出后或空气新鲜时气促减轻,目前走上坡路或上楼时气促,但清晨走平路可走3公里,基本上每1年复查1次胸片或CT(图3~5)。
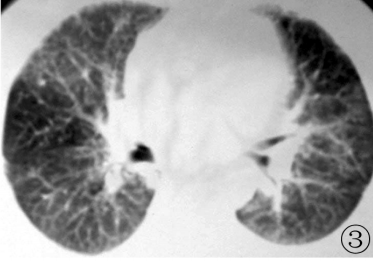
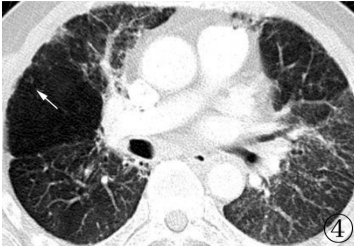
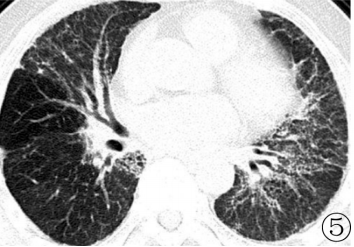
图3 2006年2月14日增强CT:双肺以条索状及网状影为主,斑片状影基本消失,但部分肺野模糊,透亮度减低,为磨玻璃影所致,见少许气腔小结节,尚无明显肺泡扩张;图4 2008年10月23日增强CT:较2006年2月14日,磨玻璃影减少,见气腔小结节,相对正常的肺部出现代偿性肺气肿;图5 2010年12月8日CT:双肺病变以条索状,网状为主,但无小叶间隔增厚
2010年12月8日进行了MRI平扫+增强(图6):两肺仍有稍长T2信号斑片状病灶,无强化,呈地图样分布,注药后约3min(相当于静脉期):病变区血管(以小静脉为主)增粗扭曲,CT所示条索状,网状为主的改变,主要为增粗的血管。
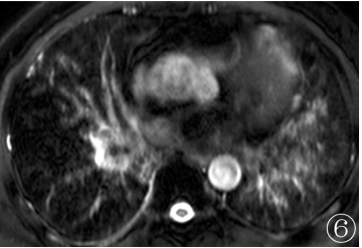
图6 同1日MRIT2WI:两肺仍有稍长T2信号斑片状病变,呈地图样分布,左侧明显
讨论:
肺泡蛋白沉积症的病因及发病机制仍不明了,可能与吸入粉尘、化学物质、吸烟或某些不明物质引起肺部损害的异常反应,使肺血管扩张,或GM‐CSF功能障碍导致巨噬细胞清除肺泡表面活性物质能力下降有关。临床特点为干咳,缓慢进展的进行性气促、低氧血症,重症者有紫绀、杵状指。死因多为肺部感染及呼吸衰竭。
以前因临床、胸部X线、常规CT无特异性,误漏诊率很高,近年来由于多排CT应用于临床,确诊的PAP越来越多,已不少见,但疾病的发展或转归如何,罕有报导。PAP的诊断主要依据纤维支气管镜下肺泡灌洗液检查或肺活检,病理可见肺泡内充满蛋白样物质,过碘酸雪夫染色(PAS)阳性。
治疗方法包括全肺灌洗及GM‐CSF替代疗法。本例1998年病理确诊为PAP,肺部灌洗后,CT复查时实质性病变减少,2003年至今未再做灌洗等特殊治疗,2003年‐04年‐06年‐2008年‐10年实质性病变还在减少,由斑片状实变‐磨玻璃影‐气腔小结节‐缩小‐消失,肺野透亮度由减低到正常,但肺泡及细支气管逐渐扩大‐蜂窝状,最后相对正常的肺部出现代偿性肺气肿。停止灌洗治疗后,实质性病变还在减少,说明沉积在肺泡的蛋白样物还在减少,这可能与物理灌洗除了机械地洗去了沉积在肺泡内的蛋白样物外,可能还去除了肺泡内某种致病物质,使沉积的蛋白样物质还能进一步减少,12.5年后MRI检查,T2WI发现肺内还有呈地图样分布的斑片状高信呈病灶,患者咳嗽,咳痰,气促等症状改善不明显,可能与虽然沉积的蛋白样物质在逐渐减少,但仍有残留;及肺泡、小气道逐渐扩大形成蜂窝,使肺功能逐渐丧失有关。
该患者肺泡及细支气管扩大引起的蜂窝样改变与肺间质纤维化所致者表现不同,该患者扩张的肺泡及细支气管无靠近胸膜下肺后部的分布特点,患者经过12.5年,始终无小叶间隔增厚,无明显的肺结构变形,扩张的细支气管无明显牵拉等肺间质纤维化表现,而MRI发现病变部位的血管较周围无蛋白沉积区血管增粗,CT所示条索状,网状影与MRI所示扩张血管相似,我们认为患者的条索状改变,多为扩张的血管。
在PAP疗效的观察或评价及与肺间质纤维化的鉴别诊断方面MRI可能优于CT。有作者将PAP归为间质性疾病,我们认为PAP为蛋白样物质沉积于肺泡,应归入以实质性病变为主伴有间质性改变(如间隔血管扩张)的弥漫性疾病可能更恰当。PAP分为先天性、原发性和继发性。原发性又称为特发性,继发性指继发于其它疾病,淋巴瘤是起源于淋巴结和结外淋巴组织的免疫系统肿瘤,病因尚不清楚,临床上可表现为不明原因的发热。PAP被认为是一种自身免疫性疾病,本例虽淋巴瘤在PAP后近5年肿瘤发现,但也不能除外PAP是继发性。淋巴瘤与PAP是否有相关性,有待于进一步研究。