
来源:Critical Care (2022) 26:178(详见文末)
整理:湖南德米特仪器有限公司 学术部
转载请注明出处 :2023-11-20
如何提高抗感染药物TDM的临床实用性?临床药理学家给出了切实有效的解决方案。
ECPA(Expert clinical pharmacological advice)是专家临床药理学建议。在2021年7月至12月的评估阶段,评估了ECPA对优化重症患者抗菌治疗的影响,确定了TDM指导的实时ECPA计划的四项绩效指标:2021年7月至12月TDM指导的 ECPA 总数/2020年7月至12月TDM结果总数;首次评估和总体评估时的总ECPA 剂量调整/已交付的ECPA 总数;ECPA的周转时间(TAT),定义为最佳(< 12 h)、准最佳(12-24 h)、可接受(24-48 h)、次优(>48 h)。
在此期间,总共提供了640个ECPA,用于优化166名危重患者的261个疗程的抗菌治疗。ECPA主要涉及哌拉西林-他唑巴坦 (41.8%) 和美罗培南 (24.9%),其他抗菌药物的ECPA≥ 10 个(头孢他啶、环丙沙星、氟康唑、更昔洛韦、左氧氟沙星和利奈唑胺)。总体而言,TDM活动前后增加了13.3 倍。首次评估时,建议61.7% 的ECPA(增加10.7%,减少51.0%)进行TDM指导的剂量调整,总体而言,45.0% 的ECPA(增加10.0%,减少35.0%)建议进行TDM指导的剂量调整。总体中位TAT 是最佳的(7.7小时),并且每个单一药剂的 TAT 始终是最佳或准最佳。
专家重要建议
抗感染药物TDM结构化计划的重要性
缺乏生物分析专家和临床药理学专家,加上难以及时提供 TAT,被认为是实施常规专用 CPU 进行抗菌剂量优化的主要障碍。在处理脓毒症危重患者时尤其如此,对于他们来说,简短的 TAT 和 TDM 结果的正确解释对于及时调整抗菌治疗至关重要。
在2021年1月至6月的组织阶段,临床药理学家与生物分析专家、临床工程师和 ICU 临床医生一起确定了最终结构化计划,包含两个独立但互补的途径,即实验室途径和临床药理学途径。如图1所示。
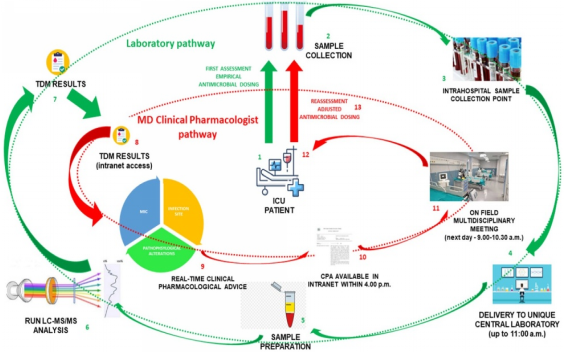
图1 基于TDM的ECPA计划组织阶段的最终结构化计划。确定了两条互补的通路:实验室通路(绿色,点1-7),MD临床药理学家通路(红色,点8-14)
对于生物分析专家,实施了新的组织程序,以提高 TDM 血液采样的可靠性、TDM 会议的频率以及 TDM 引导的 ECPA 的 TAT。每个工作日都进行TDM 会议,第一次 TDM 评估的血液采样应在开始治疗后 24-48 h后采集,在上午 11:00 之前交付到实验室的样本当天下午就处理完毕,否则,延至第二天处理。
TDM的专家临床药理学解释有助于增强重症医师对以TDM为基础的ECPA计划的重要性的认识,并使其可行。临床工程师在内网系统中创建了一个专用通道,使得临床药理学家可以随时获得TDM结果,从而及时为ICU临床医生提供TDM指导的ECPA,及时调整剂量以优化危重患者的抗菌药物暴露。每天早晨在ICU床边的多学科会议加强了临床药理学家和重症监护医生在一个专门的多学科工作组的背景下的直接互动,并使ECPA项目在ICU环境中更有临床帮助。
PK/PD目标总结表
抗感染专家给出抗生素具体指南
表1 专家临床药理学咨询(ECPA)计划中抗菌感染的预期PK/PD目标、毒性阈值和TDM指导的剂量调整
抗菌剂
期望目标
毒性阈值
剂量调整
哌拉西林-他唑巴坦
Css 4-8×MIC
(哌拉西林)
Cmin>361 mg/L
(神经毒性)
如果Css>10×MIC,减少50%
如果Css:8-10×MIC,减少25%
如果Css<2×MIC,增加50%
如果Css:2-4×MIC,增加25%
美罗培南
Css 4-8×MIC
Cmin>64.2 mg/L
(神经毒性)
头孢他啶
Css 4-8×MIC
NA
氨苄西林
氨苄西林舒巴坦
Css 4-8×MIC
(氨苄西林)
NA
头孢吡肟
Css 4-8×MIC
Cmin>36 mg/L
(神经毒性)
利奈唑胺
Cmin 2-8 mg/L
Cmin>8 mg/L
(血小板减少症)
如果Cmin>15 mg/L,减少50%
如果Cmin:8-15 mg/L,减少25%
如果Cmin<15 mg/L,增加50%
如果Cmin:1-2 mg/L,增加25%
左氧氟沙星
Cmax 10×MIC
Cmin<3 mg/L
NA
如果Cmin>2 mg/L,
减少至每36–48h一次;
如果Cmax<10×MIC,增加25%
环丙沙星
Cmax 10×MIC
Cmin<2 mg/L
NA
如果Cmin>2 mg/L,减少25%
如果Cmax<10×MIC,增加25%
氟康唑
Cmin 10-20 mg/L
NA
如果Cmin>50 mg/L,减少50%
如果Cmin:30-50 mg/L,减少25%
如果Cmin<10 mg/L,增加25%
伏立康唑
Cmin 1-3 mg/L
Cmin>3-4 mg/L
(肝毒性)
如果Cmin>8-10 mg/L,减少停止
如果Cmin:3.5-8 mg/L,
减少25-50%;
如果Cmin<1 mg/L,
增加至每6–8h一次
泊沙康唑
Cmin 1-3 mg/L
Cmin>3 mg/L
(假性醛固酮增多症)
如果Cmin>3 mg/L,减少25-50%;
如果Cmin<1 mg/L,
增加至每12h一次
艾沙康唑
Cmin 1-7 mg/L
Cmin>5.1 mg/L
(胃肠疾病)
如果Cmin>5 mg/L,减少25-50%;
如果Cmin<1 mg/L,增加25-50%
更昔洛韦 /
缬更昔洛韦
Cmin 0.7-2 mg/L
NA
如果Cmin>5 mg/L,减少停止
如果Cmin:2-5 mg/L,减少25-50%
如果Cmin<0.5 mg/L,
增加至每6h一次
阿昔洛韦
Cmin 1-3 mg/L
NA
AUC浓度-时间曲线下面积、Cmax峰浓度、Cmin谷浓度、Css稳态浓度、CI持续输注、ECPA专家临床药理学建议、MIC最低抑菌浓度、NA不可用、TDM治疗药物监测
具体应用案例
美罗培南TDM临床指南

案例分享学习:
TDM指导的临床药理学单元的结构是根据一些特定的基本条件对TDM结果的专家解释。通过考虑疑似或记录的细菌病原体的体外易感性、感染部位、每例患者的病理生理学特征(例如,体重指数、测量或估计的CLCr、脓毒症或脓毒性休克和/或其他合并症的存在、肾脏替代治疗的最终应用)和/或由于联合治疗引起的潜在药物相互作用。关于患者的人口统计学和临床特征,在内联网系统中设置了预定义的掩码。以这种方式,负责给定患者的ICU临床医生在ECPA应用时将其填充有基本信息(即体重、身高、感染部位、开始抗微生物治疗的日期、最后一次给药的剂量和时间、血样采集时间、基础疾病、联合治疗)。关于细菌病原体的体外敏感性,根据经验性或靶向治疗的情况设定每种抗菌剂的PK/PD靶向。作为参考MIC值,在经验性治疗的情况下,将其视为疑似病原体的EUCAST临床断点,在靶向治疗的情况下,将其视为临床分离株的实际MIC值。认为这种方法有助于尽可能最大限度地提高在所有临床情况下实现抗菌药物最佳PK/PD目标的概率。每个ECPA通常需要10-30min,这与病例组合的复杂性有关。
德米特系列色谱质谱
是首个集成抗感染药物TDM体系

液相色谱串联质谱(LC-MS/MS)技术因特异性强、灵敏度高、检测通量高,已被广泛应用于抗感染药物TDM。与传统质谱检测方法对比,德米特DMT 9500 高效液相色谱串联质谱检测系统在直接血样进样、标准化、耐久性、效率成本等方面存在革命性技术优势,分离效率、运行自动化、结果可靠性上明显优于“磁珠萃取”“固相萃取”等技术,覆盖280~350种药物浓度项目监测,满足临床科研检测使用需求,符合精准医疗的发展需要(联系人:德米特大睿,13618483308)。
来源:Expert clinical pharmacological advice may make an antimicrobial TDM program for emerging candidates more clinically useful in tailoring therapy of critically ill patients. Critical Care (2022) 26:178.