孕妇可以通过胎盘将梅毒螺旋体传给胎儿,引起先天梅毒。梅毒孕妇即使病期超过4年,梅毒螺旋体仍可通过胎盘感染胎儿,未经治疗的一期、早期潜伏和晚期潜伏梅毒的母核垂直传播率分别为70%~100%、40%、10%。新生儿也可在分娩时通过产道被传染,还可通过产后哺乳或接触污染衣物用具而感染。
由于母体相关抗体的影响,使新生儿出生后一个月内的梅毒血清学检查即便结果阳性,也不能只凭此检验结果做出先天性梅毒的判断。在新生儿期,当满足下列条件之一时即可诊断或者高度怀疑为先天梅毒:
1、具有先天梅毒的临床表现。
2、病变部位、胎盘、羊水或者脐带血找到梅毒螺旋体。
3、体液中抗梅毒螺旋体IgM抗体+。
4、脐血或者新生儿非梅毒螺旋体试验抗体滴度较母血增高4倍以上(同一试验室)。
两案例产后均做了胎盘病理检查,未检出梅毒螺旋体。两新生儿生后体检均未发现有感染的临床表现,血清学检查均为TPPA+,Anti-TP+,TRUST-,由此判断新生儿患先天性梅毒可能性低。
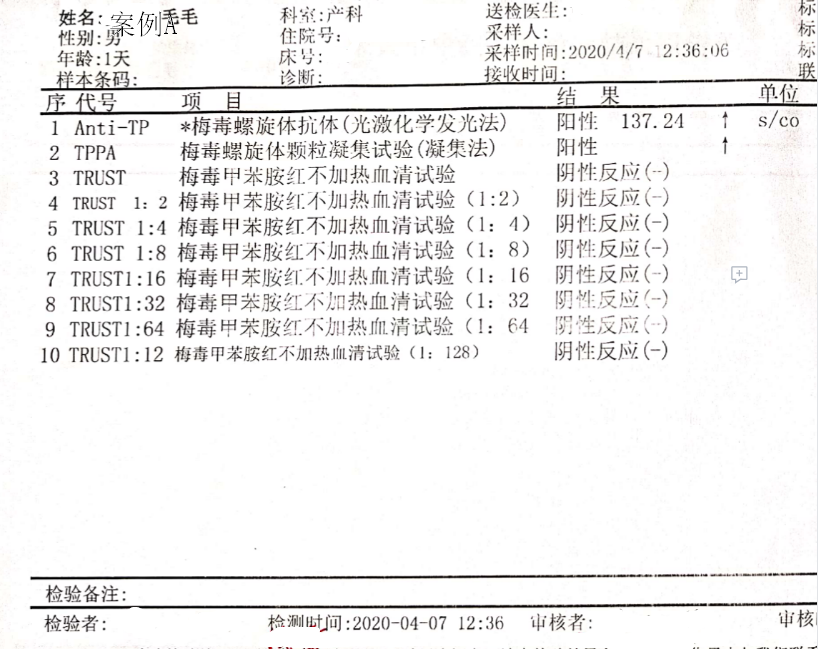
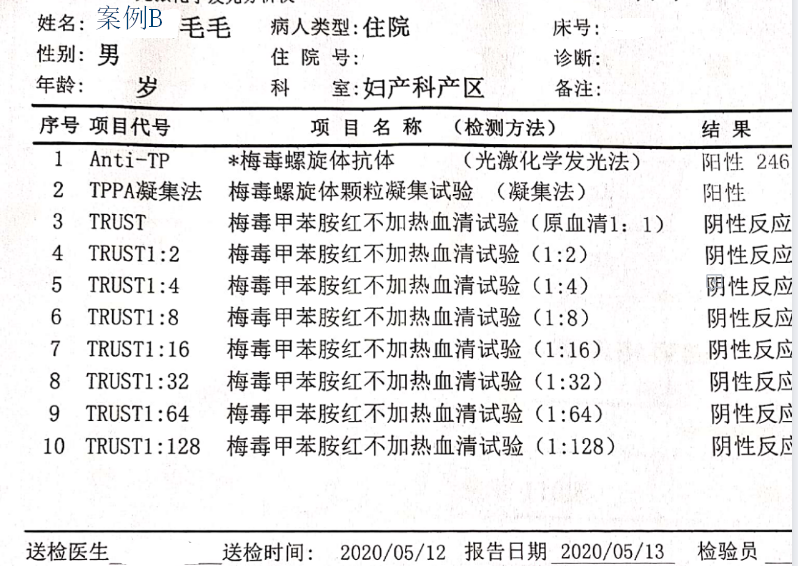
从案例B的滴度检查情况看,这里面还涉及到一个血清固定的问题。
梅毒血清固定的定义:梅毒患者经过规范的抗梅毒治疗和充分的随访(一期梅毒随访1年,二期梅毒随访2年,晚期梅毒随访3年),非梅毒螺旋体血清学试验维持在一定滴度(一般在1:8或以下,但超过1:8也不鲜见)超过3个月,排除再感染、神经梅毒、心血管梅毒和生物学假阳性等,即为梅毒血清固定。
案例A未做滴度检验,结合病史及治疗情况不能判断是否存在血清固定。
案例B有做滴度检验,且滴度在1:8以下,此次住院前有过两次规范治疗,但是随访情况不详,虽然有血清固定的可能,但不能确定。如果有规范的随诊有证据证实属于血清固定情况,无症状者,除外神经及心血管梅毒等损害,非梅毒螺旋体血清学试验长期维持在1:8以下低滴度,可不必治疗,定期复查即可。
治疗方面:
现在认为妊娠任何时期均可能发生梅毒的母婴传播,早期梅毒或者II期梅毒传染性最强。因此孕期一般建议早期即进行相关的检查,一旦确诊,则需要进行规范的抗梅毒治疗。
一般首选霉素进行治疗。
妊娠早期治疗可避免胎儿感染,妊娠中晚期治疗可使感染儿在出生前治愈。如果梅毒孕妇已接受正规治疗和随诊,则无需再治疗。如不能确定具体情况,则应再接受一个疗程治疗。妊娠早期和晚期应各进行一个疗程治疗,对妊娠早期以后发现的梅毒,争取完成2个疗程,中间间隔2周。
案例A在孕14周Anti-TP+、案例B在孕33周TPPA+,但均未做非梅毒螺旋体试验,也未用药,这其中存在一定的风险。两新生儿出生时检查未发现先天性梅毒的表现,均予苄星青霉素肌注1次进行预防感染的治疗。
哺乳问题:
分娩前已接受规范治疗且效果良好者,排除胎儿以及新生儿感染后,可母乳喂养。案例A和B的新生儿均母乳喂养。
案例诊疗总结:
1、梅毒主要通过性传播为主要途径,偶有经接触污染衣物等间接感染。少数通过输血感染。一般未经治疗在感染后一年内最具传染性,随着病程延长,传染性逐渐减弱,超过4年基本无传染性。案例B病程有十年以上,结合实验室检验评估,不除外血清固定的情况,因为在传染性方面的风险明显小于案例A。
2、在病史方面,案例A和B的伴侣病史均是不详的,如果能同时对伴侣进行梅毒血清学的检查,可以对诊断以及治疗的判断有更大的帮助。如案例A可以通过伴侣情况判断是早期还是晚期潜伏梅毒。对新生儿情况的判断以及之后的复查,注意事项等均有指导意义。案例A住院后做的TRUST为阳性时,未能给出滴度的结果,这也可以影响到对病情的判断,也不利于治疗后疗效的判断,对于指导哺乳也不利。
3、案例A及B的新生儿出生虽然通过检查判断为先天梅毒可能性低的情况,但仍因为母亲孕期病情不明确,且未做孕期规范的抗梅毒治疗,仍不能完全除非先天梅毒,虽然已经在出生后进行预防性抗梅毒治疗,且TRUST为阴性,仍应建议足月后到相关专科进行梅毒血清学复查,再次进行评估。
注:
RPR快速血浆反应素
VDRL性病研究实验室试验
FTA-ABS荧光密螺旋体抗体吸收试验