1.3.2肿瘤切除
硬脑膜外严格止血,可在额侧骨窗缘予悬吊硬脑膜3针。瓣状切开硬脑膜,悬吊并翻向眶侧。在显微镜下开放额底蛛网膜池,释放脑脊液。在吸引器的牵引下显露脑膜瘤,紧贴前颅底硬脑膜予以电凝处理肿瘤基底即筛板处的血供。前颅底中线区脑膜瘤的主要血供来源于筛前、筛后动脉,巨大的脑膜瘤还可来源于大脑前动脉的血供。2例患者有明显隆起的鸡冠影响暴露对侧肿瘤的基底,则在镜下磨除鸡冠处骨质;3例肿瘤位于一侧,健侧的嗅神经则需予以保留,在处理肿瘤基底时,1例患者筛板破坏向颅外开放,电凝处理后予以骨蜡填塞封闭。当肿瘤基底处理好后,肿瘤完全处于乏血供状态,保护好蛛网膜面将脑膜瘤完整或分块切除;1例患者肿瘤累及筛窦,行筛窦上壁开放,一并切除筛窦内肿瘤,并严密修补好前颅底硬脑膜;1例肿瘤向后生长累及鞍隔,长入鞍内,鞍结节与前颅底平面的角度较大,阻挡了进入鞍内的视角,则磨除部分鞍结节,并行硬脑膜修补,以防止脑脊液-蝶窦-鼻漏。
1.3.3关颅
本组4例肿瘤累及前颅底硬脑膜甚至蝶窦、筛窦,行一期切除并行前颅底修补术。3例范围小的骨质缺损用骨蜡封闭,1例范围大的骨质缺损取自体骨或人工材料进行修补。2例硬脑膜缺损需用人工硬脑膜或自体筋膜修补,尽量做到不透水缝合,然后再用自体筋膜、生物蛋白胶加固,最后放置一层脂肪组织,起到疏水、防水的作用。手术切开的硬脑膜也必须严密、不透水缝合,然后在缝合的硬脑膜处加固一层阔筋膜,用生物蛋白胶固定,再垫一层脂肪组织,起到疏水、防水的作用。额窦处理的好坏直接决定了手术通道感染的发生与否,我们推荐将额窦颅化,即首先用电刀切除额窦所有黏膜,去除额窦后壁骨质,使得颅内与额窦广泛相通,然后采用大块脂肪组织封闭额窦,并突入颅内少许,完全封闭死腔,同时闭塞额窦开口,将颅内与鼻窦结构完全隔开。
回纳骨瓣,将脂肪组织卡压固定,眶缘对齐后采用2~3枚连接片固定。无需放置皮下引流,分层对齐,严密缝合额肌层、皮下组织层,皮内缝合以保证切口美观。
2.结果
6例前颅底中线区脑膜瘤患者中4例肿瘤获SimpsonII级切除,2例肿瘤获SimpsonI级切除。1例鞍结节、鞍隔脑膜瘤患者术后出现一过性的脑脊液鼻漏,术中磨除部分鞍结节,开放蝶窦,虽然术中进行了硬脑膜的严密修补及颅底重建,术后还是发生了一过性的脑脊液-蝶窦-鼻漏,后行腰大池持续引流5d,脑脊液鼻漏治愈。所有患者均在术后3、6、12个月进行了随访,神经系统检查(包括KPS评分)和头颅磁共振增强检查结果显示术后患者KPS均在90分以上,且均无肿瘤复发,详细情况见表1。
表1 6例前颅底中线区脑膜瘤患者的临床资料

3.典型病例
病例1:患者,女,40岁。因头痛1周,无嗅觉减退、视力障碍,外院行头颅CT扫描发现前颅底占位性病变入院。入院后行头颅MRI增强检查显示嗅沟区偏右侧占位性病变,约3.5 cm×2.5 cm×2 cm大小,增强后肿瘤明显强化,考虑为嗅沟脑膜瘤(图2A-C)。采取右侧经眶-额窦入路手术,具体手术步骤如上所述,术中先处理嗅沟区颅底硬脑膜来源的血供,保护好左侧的嗅神经,前颅底硬脑膜无明显累及,予以电凝灼烧,肿瘤为SimpsonII级切除。硬脑膜严密、不透水缝合,阔筋膜、生物蛋白胶加固,自体脂肪组织填塞额窦,封闭术区死腔。术后患者恢复好,嗅觉无明显减退,术后第3天复查头颅增强MRI,肿瘤完全切除(图2D-F),术后头颅CT三维重建颅骨显示复位良好,无骨质缺损(图2G)。术后第6天出院。

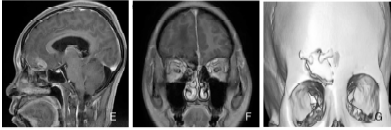
图2 病例1患者术前术后影像学检查。术前头颅MR增强显示嗅沟区偏右侧占位性病变,增强后肿瘤明显强化,考虑为嗅沟脑膜瘤(A~C)。术后头颅MRI增强显示肿瘤完全切除(D~F)。术后头颅CT三维重建颅骨显示复位良好,无骨质缺损(G)
病例2:患者,女,47岁,因头痛、右眼视物模糊3个月,无嗅觉减退,右眼视力明显下降入院,入院后行鞍区MR增强检查,显示为鞍结节占位性病变,约1.5 cm×1.5 cm×1.5 cm大小,增强后肿瘤明显强化,考虑为鞍结节脑膜瘤(图3A-B)。采取右侧经眶-额窦入路,术中通过磨除部分鞍结节来处理肿瘤的基底血供,肿瘤切除过程顺利,Simpson I级切除(图3C),术中对鞍结节处硬脑膜进行了严密缝合及阔筋膜、生物蛋白胶的加固,术后第2天发现脑脊液漏,显示右侧蝶窦明显积液(图3D),经腰大池持续引流脑脊液5d,脑脊液漏消失,复查头颅CT显示右侧蝶窦积液消失(图3E)。患者恢复良好,术后第12天出院。

图3 病例2患者术前术后影像学检查情况。术前头颅MR增强显示鞍结节偏右侧占位,大小约1.5 cm×1.5 cm×1.5 cm,肿瘤增强后强化明显,考虑为鞍结节脑膜瘤(A-B)。术后第1天头颅CT显示肿瘤切除满意(C),但右侧蝶窦腔有积液(D),术后第6天复查头颅CT显示右侧蝶窦腔积液消失(E)